Bệnh tan máu ở trẻ sơ sinh (HDN) là tình trạng hồng cầu không tương đồng giữa mẹ và con. Điều này xảy ra khi nhóm máu của người mẹ là Rh âm tính và đứa trẻ là Rh dương tính. Trong quá trình mang thai cơ thể mẹ sản sinh ra các kháng thể tấn công và phá hủy hồng cầu khiến thai nhi bị thiếu máu. Tình trạng tương tự xảy ra với các bệnh tiểu cầu được gọi là giảm tiểu cầu do dị ứng miễn dịch ở trẻ sơ sinh.
Hình ảnh BSIP / UIG / Creative RM / GettyNguyên nhân
Các tế bào hồng cầu của chúng ta được bao phủ bởi các kháng nguyên, những chất tạo ra phản ứng miễn dịch. Một số kháng nguyên này cung cấp cho chúng ta nhóm máu (A, B, O, AB) và những người khác nhóm Rh của chúng ta (dương tính, âm tính). Nhóm Rh còn được gọi là kháng nguyên D.Phụ nữ âm tính với Rh không có kháng nguyên D trên hồng cầu của họ. Nếu thai nhi của họ có Rh dương tính (di truyền từ cha), họ có mặt kháng nguyên D. Khi các tế bào miễn dịch của mẹ tiếp xúc với các tế bào máu của thai nhi (có thể xảy ra trong quá trình sinh nở, chảy máu khi mang thai hoặc do sẩy thai trước đó), hệ thống miễn dịch của mẹ nhận ra kháng nguyên D là "ngoại lai" và phát triển các kháng thể chống lại chúng.
Lần mang thai đầu tiên với một em bé Rh dương tính không bị ảnh hưởng vì các kháng thể được hình thành ban đầu không thể đi qua nhau thai. Tuy nhiên, trong những lần mang thai sau này, nếu tế bào miễn dịch của mẹ tiếp xúc với kháng nguyên D trên tế bào máu của thai nhi, hệ miễn dịch sẽ nhanh chóng tạo ra kháng thể kháng D có thể đi qua nhau thai. Các kháng thể này gắn vào các tế bào máu của thai nhi, đánh dấu chúng để tiêu diệt, gây ra tình trạng thiếu máu. Tình trạng tương tự có thể xảy ra khi có sự không phù hợp về nhóm máu được gọi là không tương thích ABO.
Trẻ sơ sinh bị ảnh hưởng như thế nào
Như đã thảo luận ở trên, trong lần mang thai đầu tiên với một em bé Rh dương tính, không có vấn đề gì. Nếu sự không phù hợp này không xác định được trong lần mang thai đầu tiên (đôi khi xảy ra nếu lần mang thai đầu tiên dẫn đến sẩy thai) hoặc nếu không áp dụng các biện pháp phòng ngừa thích hợp (sẽ được thảo luận sau), các lần mang thai sau có thể bị ảnh hưởng. Sau lần mang thai đầu tiên bị ảnh hưởng, mức độ nghiêm trọng của bệnh tan máu ở trẻ sơ sinh sẽ trầm trọng hơn theo mỗi lần mang thai.
Các triệu chứng được xác định bởi mức độ nghiêm trọng của sự phá vỡ hồng cầu (được gọi là tan máu). Nếu trẻ sơ sinh chỉ bị ảnh hưởng nhẹ, có thể có các vấn đề tối thiểu như thiếu máu nhẹ và / hoặc vàng da mà không cần điều trị. Nếu lượng huyết tán nhiều, trẻ sẽ bị vàng da đáng kể (bilirubin tăng cao) ngay sau khi sinh.
Thật không may, quá trình tan máu không dừng lại khi đứa trẻ được sinh ra vì các kháng thể của mẹ tồn tại trong vài tuần. Mức độ quá cao của bilirubin có thể gây ra tổn thương cho não. Trong một số trường hợp, tình trạng thiếu máu quá nặng trong tử cung (trước khi sinh) khiến gan và lá lách to ra để tăng sản xuất hồng cầu dẫn đến suy gan. Bệnh tan máu cũng có thể dẫn đến thai nhi bị hydrops với phù nề toàn thân (sưng tấy), tràn dịch quanh các cơ quan, thậm chí tử vong.
Phòng ngừa
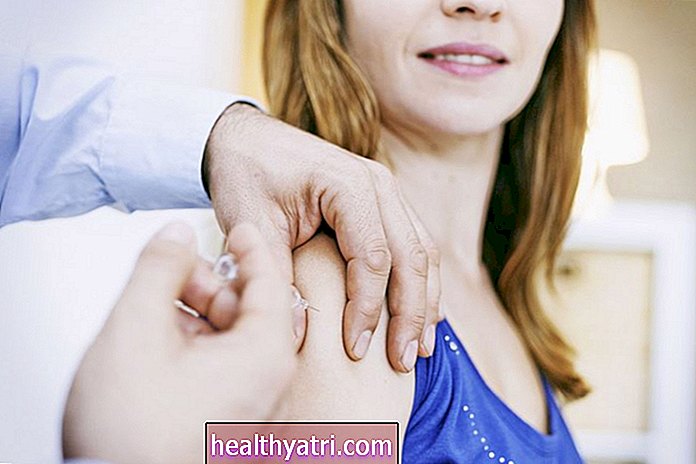
Ngày nay, tất cả phụ nữ được chăm sóc trước khi sinh đều được lấy máu để xác định nhóm máu và nhóm máu của họ. Nếu cô ấy âm tính với Rh, xét nghiệm máu sẽ được gửi để xác định xem cô ấy đã có kháng thể kháng D hay chưa. Nếu cô ấy chưa có kháng thể, cô ấy sẽ nhận được một loại thuốc có tên là RhoGAM. RhoGAM hoặc anti-D Ig là một mũi tiêm được tiêm vào tuần thứ 28, khi có các đợt ra máu (bao gồm cả sẩy thai sau 13 tuần tuổi thai) và khi sinh nở. RhoGAM tương tự như kháng thể mà mẹ tạo ra với kháng nguyên D. Mục đích là để RhoGAM phá hủy bất kỳ tế bào hồng cầu nào của thai nhi trong hệ tuần hoàn của người mẹ trước khi cô ấy có thể phát triển các kháng thể.
Nếu tìm thấy kháng thể kháng D, RhoGAM sẽ không hữu ích nhưng việc sàng lọc thêm thai nhi sẽ được thực hiện như được nêu dưới đây.
Sự đối xử
Nếu xác định mẹ có kháng thể kháng D và bố dương tính với Rh thì trẻ sơ sinh có khả năng mắc bệnh tan máu. Trong tình huống này, xét nghiệm được thực hiện trên nước ối hoặc máu từ dây rốn để xác định nhóm máu và nhóm máu của em bé. Nếu em bé được phát hiện là âm tính với Rh, không cần điều trị thêm.
Tuy nhiên, nếu em bé có Rh dương tính, thai kỳ sẽ được theo dõi chặt chẽ. Siêu âm sẽ được sử dụng để đánh giá tình trạng thiếu máu của thai nhi và xác định nhu cầu truyền máu trong tử cung (truyền dịch cho thai nhi khi còn trong tử cung). Máu của người mẹ sẽ được xét nghiệm huyết thanh khi mang thai để xác định lượng kháng thể mà cô ấy đang sản xuất. Nếu phát hiện em bé bị thiếu máu, có thể truyền máu trong thai kỳ để ngăn ngừa các biến chứng (truyền máu trong tử cung). Nếu phát hiện em bé bị thiếu máu và sắp đủ tháng, có thể khuyến nghị sinh sớm.
Sau khi đứa trẻ được sinh ra, công việc máu sẽ được gửi để theo dõi tình trạng thiếu máu và nồng độ bilirubin. Quá trình phá vỡ các tế bào hồng cầu không dừng lại ngay sau khi đứa trẻ được sinh ra, vì vậy bilirubin có thể tăng lên mức nguy hiểm trong vài ngày đầu tiên. Mức độ bilirubin tăng cao (bệnh vàng da) được điều trị bằng liệu pháp đèn chiếu, nơi em bé được đặt dưới ánh đèn màu xanh lam. Đèn phá vỡ bilirubin để cơ thể loại bỏ nó. Truyền máu cũng được sử dụng để điều trị bệnh thiếu máu. Nếu tình trạng thiếu máu và vàng da nặng, bé được điều trị bằng phương pháp thay máu. Trong kiểu truyền máu này, một lượng nhỏ máu được lấy ra khỏi em bé và được thay thế bằng máu đã truyền.
Sau khi xuất viện, điều quan trọng là phải theo dõi chặt chẽ với bác sĩ nhi khoa hoặc bác sĩ huyết học để theo dõi tình trạng thiếu máu. Các kháng thể hồng cầu của mẹ có thể bị phá hủy trong 4-6 tuần sau khi sinh và có thể cần truyền thêm.