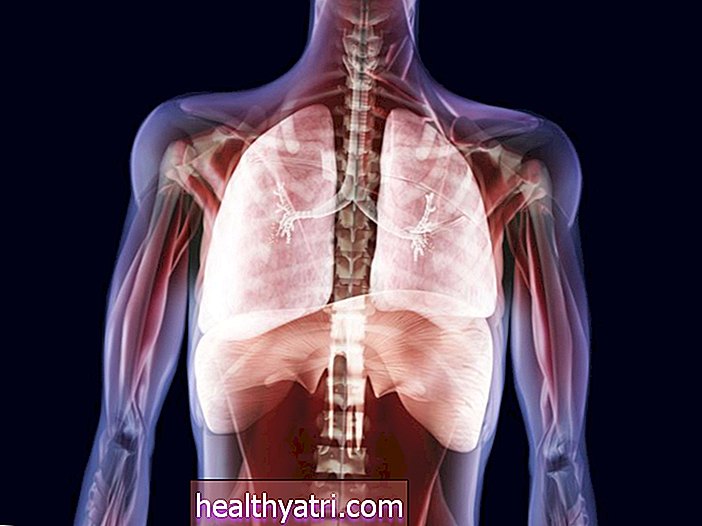
Có hai loại ung thư phổi chính: ung thư phổi tế bào nhỏ và không phải tế bào nhỏ (NSCLC). Ung thư phổi không phải tế bào nhỏ, phổ biến hơn và phát triển chậm, bao gồm các loại phụ khác nhau, chủ yếu là ung thư biểu mô tuyến ở phổi, ung thư biểu mô phổi tế bào lớn và ung thư biểu mô tế bào vảy của phổi. Ung thư phổi tế bào nhỏ, ít phổ biến hơn và hung hãn hơn, được chia thành hai loại phụ, ung thư biểu mô tế bào nhỏ và ung thư biểu mô tế bào nhỏ kết hợp.
Tiên lượng và điều trị sẽ khác nhau tùy thuộc vào loại ung thư phổi cụ thể. Hiểu rõ đặc điểm của từng loại ung thư phổi có thể giúp những người mắc bệnh ung thư phổi đưa ra quyết định điều trị tốt nhất.
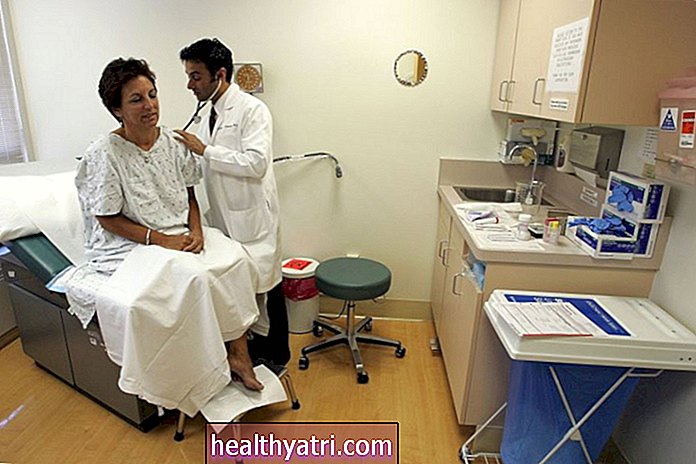
Hình ảnh FatCamera / Getty
Ung thư phổi không phải tế bào nhỏ
Ung thư phổi không phải tế bào nhỏ là loại ung thư phổi phổ biến nhất, chiếm 80% đến 85% các loại ung thư phổi. Các loại phụ của NSCLC, bắt đầu từ các loại tế bào phổi khác nhau, được nhóm lại với nhau thành NSCLC vì cách điều trị và triển vọng của chúng thường giống nhau. NSCLC thường phát triển chậm và gây ra ít hoặc không có triệu chứng cho đến khi nó đã tiến triển.
Hút thuốc là yếu tố nguy cơ chính của NSCLC, chiếm khoảng 90% các trường hợp. Nguy cơ chính xác phụ thuộc vào số lượng điếu thuốc một người hút mỗi ngày và họ đã hút trong bao lâu. Khói thuốc cũng làm tăng nguy cơ ung thư phổi. Điều quan trọng cần lưu ý là một số người không bao giờ hút thuốc cũng có thể bị ung thư phổi.
Hút thuốc lá và ung thư phổiTiếp xúc với radon và tiếp xúc với ô nhiễm không khí hoặc nước có hàm lượng asen cao cũng có thể làm tăng nguy cơ ung thư phổi. Khí radon phân hủy thành các hạt phóng xạ cực nhỏ có thể tự lắng đọng vào phổi. Trường hợp đầu tiên được ghi nhận về tác động có hại của tiếp xúc radon đối với phổi là vào năm 1556 khi các nhà nghiên cứu tìm thấy radon đang phá hủy phổi của những người thợ mỏ ở Đức. Ngày nay, tiếp xúc với radon vẫn là nguyên nhân hàng đầu gây ra ung thư phổi.
Nguyên nhân nào gây ra ung thư phổi không tế bào nhỏ ngoài hút thuốc?Tỷ lệ sống sót sau năm năm (bao nhiêu người còn sống sau năm năm kể từ khi được chẩn đoán) đối với NSCLC được ước tính là 26,3%. Nhiều yếu tố, chẳng hạn như tuổi tác và các tình trạng đồng thời , có thể tác động đến tỷ lệ sống sót. Con số này không phản ánh những tiến bộ gần đây trong điều trị. Để hiểu rõ hơn về tiên lượng cá nhân của bạn, điều quan trọng hơn là phải kiểm tra các yếu tố cá nhân như di truyền, lối sống và tiền sử gia đình.
Nốt phổi là gì?
Nốt phổi, còn được gọi là nốt phổi, là một khối nhỏ hình tròn hoặc hình bầu dục phát triển trong phổi. Các nốt ở phổi không phải là tất cả ác tính hoặc ung thư; phần lớn chúng hiển thị trên CT scan của bạn là lành tính. Chúng thường nhỏ hơn đường kính khoảng 1,2 inch. Nếu khối u lớn hơn thế, nó được gọi là khối u ở phổi và có nhiều khả năng đại diện cho một bệnh ung thư hơn là một nốt. Các yếu tố nguy cơ đối với nốt phổi ác tính bao gồm tiền sử hút thuốc và tuổi lớn hơn.
Nếu một nốt phổi được tìm thấy trên CT của bạn, một phương pháp phổ biến là chụp CT lặp lại để xem liệu nốt đó có phát triển theo thời gian hay không, từ vài tháng đến một năm, tùy thuộc vào khả năng bác sĩ của bạn nghĩ rằng nốt đó có thể không. ung thư. Điều này dựa trên kích thước, hình dạng và vị trí của nốt, cũng như liệu nó có vẻ rắn chắc hay chứa đầy dịch. Nếu một lần quét lặp lại cho thấy nốt đã phát triển, bác sĩ của bạn cũng có thể muốn thực hiện một xét nghiệm hình ảnh khác gọi là chụp cắt lớp phát xạ positron (PET), phương pháp này thường có thể giúp biết đó có phải là ung thư hay không. Nếu một nốt đủ lớn và đáng ngờ, có thể tiến hành sinh thiết hoặc cắt bỏ ngay lập tức.
Ung thư biểu mô tuyến
Ung thư biểu mô tuyến là dạng ung thư phổi không phải tế bào nhỏ phổ biến nhất, chiếm 30% tổng số ca bệnh và khoảng 40% tổng số ca ung thư phổi không tế bào nhỏ. Nó bắt đầu từ tế bào biểu mô của phổi.
Loại ung thư phổi này chủ yếu xảy ra ở những người hút thuốc hiện tại hoặc trước đây, nhưng nó cũng là loại ung thư phổi phổ biến nhất gặp ở những người không hút thuốc. Bệnh này phổ biến ở phụ nữ hơn ở nam giới và nó có nhiều khả năng xảy ra hơn ở người trẻ hơn các loại ung thư phổi khác. Ung thư biểu mô tuyến có nhiều khả năng được tìm thấy trước khi nó di căn.
Tỷ lệ sống sót khác nhau tùy theo giai đoạn của bệnh ung thư phổi. Tỷ lệ sống sót sau năm năm thấp, ước tính dưới 12% đến 15%. Đối với những người bị ung thư biểu mô tuyến giai đoạn 1, tỷ lệ sống sót sau năm năm được ước tính từ 70% đến 85%, nhưng khi ung thư đã di căn, tỷ lệ sống sót sau năm năm giảm xuống dưới 5%.
Những người mắc một loại ung thư biểu mô tuyến được gọi là ung thư biểu mô tuyến tại chỗ thường có tiên lượng tốt hơn những người mắc các loại ung thư phổi khác.
Ung thư biểu mô tế bào vảy
Ung thư biểu mô tế bào vảy (SqCC) phát triển trong các tế bào vảy, nằm trên đường thở. SqCC thường được tìm thấy gần phế quản. Trong số 80 đến 85% ung thư phổi không phải tế bào nhỏ, người ta ước tính rằng 30% trong số này là SqCC. Trong khi đó, bạn sẽ không gặp phải khó khăn gì.
Loại ung thư phổi này thường có liên quan đến tiền sử hút thuốc. Khoảng 90% các trường hợp SqCC là do hút thuốc lá.
Ung thư phổi tế bào vảy thường được chẩn đoán sau khi bệnh đã lan rộng. Tỷ lệ sống trung bình 5 năm là 24%, tỷ lệ sống cao hơn đáng kể nếu bệnh được phát hiện và điều trị sớm.
Ung thư biểu mô tuyến
Ung thư biểu mô tuyến bã của phổi có các đặc điểm của ung thư biểu mô tuyến và ung thư phổi tế bào vảy. Đây là một dạng phụ hiếm gặp của ung thư phổi không phải tế bào nhỏ, chiếm 0,4% đến 4% các trường hợp.
Ung thư biểu mô không biệt hóa tế bào lớn
Ung thư biểu mô tế bào lớn không biệt hóa, còn được gọi là ung thư biểu mô phổi tế bào lớn (LCLC), có xu hướng phát triển nhanh hơn các loại ung thư phổi khác, nhưng nó ít phổ biến hơn cả ung thư biểu mô tế bào vảy và ung thư biểu mô tuyến của phổi. LCLC chiếm 10% đến 15% của tất cả các trường hợp NSCLC, và có thể được tìm thấy ở bất kỳ phần nào của phổi.
Cũng như các loại ung thư phổi khác, các yếu tố nguy cơ bao gồm hút thuốc và tiếp xúc với khói thuốc. Ngoài ra, tiếp xúc với radon được cho là một yếu tố nguy cơ đối với LCLC.
Trong ung thư biểu mô nội tiết thần kinh tế bào lớn, một loại phụ của ung thư biểu mô phổi tế bào lớn, một số đột biến gen RUNX1 và ERBB4, có thể xuất hiện trong chính bệnh ung thư. Nó có xu hướng phát triển và lây lan nhanh chóng và rất giống với bệnh ung thư phổi tế bào nhỏ.Nó được chẩn đoán sau khi mô tả tế bào học cho thấy thiếu biệt hóa vảy, tuyến hoặc tế bào nhỏ (nội tiết thần kinh).
Tiên lượng thường xấu hơn đối với LCLC so với các bệnh ung thư phổi khác. Có thể do sự phát triển của các khối u ở ngoại vi phổi, các dấu hiệu cổ điển liên quan đến ung thư phổi, chẳng hạn như ho, thường không xuất hiện cho đến sau này. Do đó, chẩn đoán có thể bị trì hoãn, điều này làm xấu đi tiên lượng. Các liệu pháp miễn dịch mới hơn đã cho thấy là một lĩnh vực phát triển đầy hứa hẹn trong điều trị LCLC.
Các loại phụ khác của NSCLC
Các dạng phụ khác của NSCLC bao gồm ung thư biểu mô tuyến và ung thư biểu mô dạng sarcom, ít phổ biến hơn nhiều.
Ung thư biểu mô tuyến đáp ứng tiêu chuẩn cho cả SqCC và ung thư biểu mô tuyến. Một nghiên cứu cho thấy rằng những bệnh nhân bị ung thư biểu mô tuyến thường có tiên lượng tốt hơn những người bị ung thư biểu mô tế bào vảy.
Ung thư biểu mô dạng Sarcomatoid rất hiếm nhưng hung hãn, và được ước tính chỉ chiếm ít hơn 3% của tất cả các loại ung thư phổi không phải tế bào nhỏ. Nó trông giống như một hỗn hợp của ung thư biểu mô và sarcoma. Tỷ lệ sống sót sau năm năm là khoảng 20%. Nghiên cứu bổ sung về cấu hình phân tử của các khối u đã được đề xuất để cải thiện các liệu pháp điều trị.
Ung thư phổi tế bào nhỏ
Ung thư phổi tế bào nhỏ (SCLC) ít phổ biến hơn ung thư phổi không phải tế bào nhỏ và được ước tính chiếm khoảng 10% đến 15% các trường hợp ung thư phổi. SCLC thường bắt đầu ở phế quản hoặc đường hô hấp. dẫn từ khí quản vào phổi và sau đó phân nhánh thành các cấu trúc nhỏ dần. SCLC nhanh chóng phát triển và lan rộng đến các bộ phận khác của cơ thể, bao gồm cả các hạch bạch huyết.
Tiếp xúc với chất gây ung thư, chẳng hạn như khói thuốc lá hoặc một số chất độc trong môi trường như amiăng, có thể gây ra những thay đổi đối với DNA của cơ thể. Đôi khi các gen sinh ung thư, hoặc gen ngăn chặn hoạt động của khối u, có thể bị hư hỏng, khiến cơ thể dễ bị phát triển thành bệnh ác tính tế bào. Tuổi già và hệ thống miễn dịch bị tổn thương cũng có thể làm tăng khả năng bị bệnh.
Khoảng 70% những người bị SCLC sẽ bị ung thư đã di căn vào thời điểm họ được chẩn đoán. Vì loại ung thư này phát triển nhanh nên có xu hướng đáp ứng tốt với hóa trị và xạ trị.
Ung thư và gen
DNA là công thức tạo ra protein của cơ thể bạn. Khi DNA bị hư hỏng, nó không phải lúc nào cũng tạo ra các protein một cách chính xác. Các gen sinh ung thư là các gen có thể gây ung thư. Proto-oncogenes có khả năng trở thành ung thư khi chúng chịu những sửa đổi nhỏ. Điều này có thể xảy ra do đột biến và là một quá trình được điều chỉnh bởi các RNA nhỏ.
Tỷ lệ sống sót sau 5 năm chung của những người bị SCLC là 6%. Đối với những người bị SCLC khu trú, có nghĩa là ung thư chưa lan ra ngoài phổi, tỷ lệ sống sót sau 5 năm tổng thể là 27%.
Ung thư biểu mô tế bào nhỏ
Ung thư biểu mô tế bào nhỏ, còn được gọi là ung thư tế bào yến mạch, được phân loại là bệnh nội tiết thần kinh vì nó phát triển trong các tế bào hoạt động giống như tế bào thần kinh và tế bào hormone. Ung thư biểu mô tế bào nhỏ là loại SCLC phổ biến nhất và trông phẳng dưới kính hiển vi, giống như yến mạch.
Ung thư biểu mô tế bào nhỏ kết hợp
Ung thư biểu mô phổi tế bào nhỏ kết hợp (C-SCLC) chiếm 30% các trường hợp SCLC. Nó được phân loại là ung thư biểu mô tế bào nhỏ với các đặc điểm của ung thư biểu mô phổi không phải tế bào nhỏ.
Tuổi trung bình của bệnh nhân C-SCLC là từ 59 đến 64 tuổi. Các biến đổi biểu sinh, hoặc thay đổi biểu hiện gen do tiếp xúc với môi trường, được cho là đóng một vai trò quan trọng trong sự phát triển của C-SCLC. Rủi ro di truyền được cho là ít quan trọng hơn, và người ta chú trọng nhiều hơn đến các yếu tố hành vi và môi trường.
U trung biểu mô
U trung biểu mô là một loại ung thư hiếm gặp nhưng nguy hiểm của niêm mạc ngực, với khoảng 3.000 trường hợp được chẩn đoán mỗi năm ở Hoa Kỳ. Nó phát triển trong lớp mô mỏng bao phủ hầu hết các cơ quan nội tạng được gọi là trung biểu mô. Dạng phổ biến nhất, được gọi là u trung biểu mô màng phổi, xảy ra ở màng phổi.
U trung biểu mô thường gặp ở người lớn tuổi hơn nhiều so với những người trẻ tuổi. Tuổi trung bình tại thời điểm chẩn đoán là 72.
8 trong số 10 người bị ung thư trung biểu mô cho biết phơi nhiễm với amiăng, đó là lý do tại sao nó được coi là yếu tố nguy cơ lớn nhất để phát triển bệnh. Khi hít phải sợi amiăng, chúng có thể đi vào các đường hô hấp nhỏ nhất và gây kích ứng niêm mạc phổi, hoặc màng phổi. Kích ứng này dẫn đến viêm và tổn thương, cuối cùng có thể dẫn đến việc tạo ra các tế bào ung thư bất thường.
Các yếu tố nguy cơ khác bao gồm xạ trị, tuổi tác và di truyền. Bức xạ đặc biệt liên quan đến những người đã được xạ trị liều cao vào ngực, chẳng hạn như những người bị ung thư hạch. Khoảng 1% những người được chẩn đoán mắc bệnh u trung biểu mô đã thừa hưởng một đột biến di truyền từ cha mẹ khiến họ có nguy cơ mắc bệnh này cao hơn.
Ung thư thường lan đến phổi
Các khối u phổ biến di căn đến phổi bao gồm:
- Ung thư vú
- Ung thư ruột kết
- Ung thư tuyến tiền liệt
- Sarcoma,
- Ung thư bàng quang
- U nguyên bào thần kinh
- Khối u của Wilm
Điều quan trọng cần lưu ý là hầu hết mọi bệnh ung thư đều có khả năng di căn đến phổi.
Các bệnh ung thư phổi hiếm gặp khác
Khối u Carcinoid phổi
Ít hơn 5% khối u phổi là khối u carcinoid phổi. Trong số này, chín trong số 10 là điển hình và chúng thường phát triển chậm. Cứ 10 ca thì có một ca không điển hình, đang phát triển nhanh hơn. Các khối u carcinoid phổi xảy ra trong các tế bào nội tiết thần kinh. Tùy thuộc vào vị trí của chúng trong phổi, chúng có thể được gọi là chất gây ung thư trung ương hoặc ngoại vi.
Khối u thành ngực
Thành ngực bảo vệ phổi và bao gồm nhiều bộ phận, bao gồm da, mỡ, cơ, mô và mạch bạch huyết. Các khối u thành ngực được phân loại là nguyên phát hoặc thứ phát. Các khối u nguyên phát là những khối u nằm trong cơ, mỡ, mạch máu, vỏ bọc thần kinh, sụn hoặc xương. Các khối u thành ngực thứ phát ít thẳng hơn. Ví dụ, chúng có thể là kết quả của ung thư biểu mô vú đã phát triển vượt quá vị trí xuất phát.
Khối u trung thất
Trung thất ngăn cách phổi của bạn với phần còn lại của lồng ngực. Khoang cơ thể này chứa tim, động mạch chủ, thực quản, tuyến ức và khí quản. Có một số loại khối u trung thất, nhưng chúng rất hiếm. Tuy nhiên, không giống như hầu hết các bệnh ung thư khác, chúng thường được chẩn đoán ở người lớn từ trẻ đến trung niên, phổ biến nhất là từ 30 đến 50 tuổi.
Một lời từ rất tốt
Được chẩn đoán hoặc có các yếu tố nguy cơ ung thư phổi có thể rất đáng sợ và choáng ngợp. Mọi người sống tốt ngay cả khi bị ung thư. Không bao giờ là quá muộn để giảm nguy cơ ung thư phổi, điều này có thể được thực hiện bằng cách trao đổi với mạng lưới hỗ trợ của bạn về việc cai thuốc lá. Giảm nguy cơ từ môi trường đối với khói thuốc thụ động hoặc các chất độc như amiăng cũng có thể giúp giảm gánh nặng rủi ro của bạn, đặc biệt nếu bạn cũng hút thuốc.
10 lời khuyên để ngăn ngừa ung thư phổi








-guide.jpg)