Viêm khớp vảy nến (PsA) và viêm khớp dạng thấp (RA) đều là những bệnh tự miễn dịch ảnh hưởng đến khớp. Cả hai đều là viêm và tiến triển - gây ra cứng khớp, đau và sưng, cũng như mệt mỏi dai dẳng. Ngoài ra, cả hai đều xảy ra trong các đợt bùng phát và có thể được điều trị bằng thuốc ức chế hệ thống miễn dịch.
Tuy nhiên, PsA và RA là những bệnh khác nhau — và sự khác biệt rất quan trọng khi nói đến tiên lượng của chúng và cách tiếp cận tốt nhất để quản lý từng tình trạng bệnh.
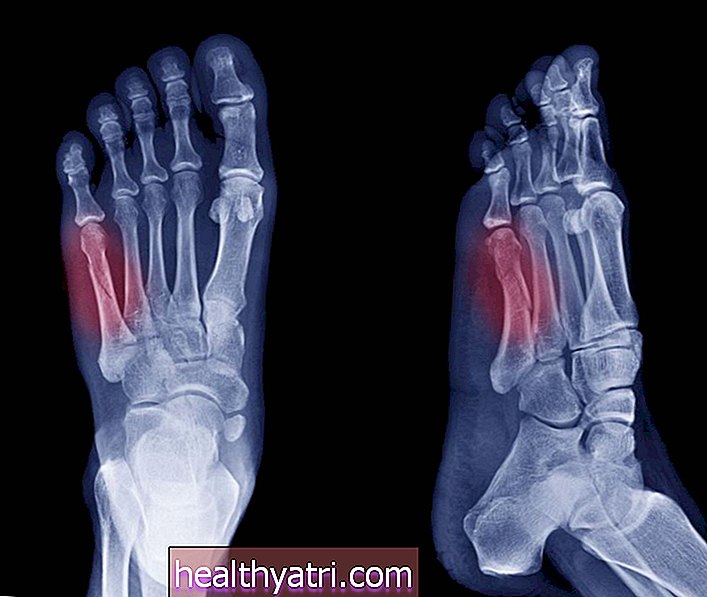
Wavebreakmedia / iStockVới PsA, các triệu chứng khớp có liên quan chặt chẽ đến tình trạng viêm da do bệnh vẩy nến (một rối loạn tự miễn dịch nhắm vào các tế bào da). Với RA, hệ thống miễn dịch chủ yếu nhắm vào mô khớp.
Các quá trình bệnh cơ bản khác nhau có nghĩa là các tình trạng được chẩn đoán bằng các phương pháp khác nhau và chúng cũng yêu cầu các phương pháp điều trị khác nhau.
Các triệu chứng
Một trong những điểm khác biệt chính giữa PsA và RA là sự phân bố của các khớp bị ảnh hưởng. Cả hai bệnh đều có thể gây phá hủy các khớp nhỏ ở bàn tay và bàn chân, cũng như các khớp lớn hơn ở đầu gối, hông, vai và cột sống.
Mô hình tham gia chung
Với PsA, mô hình tham gia của các khớp thường không đối xứng - các khớp bị ảnh hưởng ở một bên của cơ thể sẽ không nhất thiết bị ảnh hưởng ở bên kia. Chỉ 15% những người bị PsA sẽ bị viêm khớp đối xứng, một tình trạng được coi là tiến triển và nghiêm trọng hơn so với viêm khớp không đối xứng.
Ngược lại, mô hình với RA là đặc trưng đối xứng - các khớp giống nhau ở cả hai bên của cơ thể đều bị ảnh hưởng.
Sự tham gia của cột sống
Một sự khác biệt đáng chú ý khác giữa PsA và RA là sự tham gia của cột sống. PsA thường biểu hiện với viêm khớp ở cột sống trục (xương sống), trong khi RA thường giới hạn ở cột sống cổ (xương cổ).
Đó là vì lý do này mà PsA được bao gồm trong cơ thể của các rối loạn được gọi là bệnh thoái hóa đốt sống và RA thì không.
Tổn thương xương
Trong số hai bệnh, RA có khả năng trầm trọng hơn. Xói mòn xương là đặc điểm trung tâm của RA, gây mất xương cục bộ và không thể phục hồi (tiêu xương), cũng như biến dạng khớp và mất chức năng khớp.
Điều tương tự cũng có thể xảy ra với PsA, nhưng các tác động có xu hướng kém sâu sắc hơn nhiều. Phần lớn sự mất xương trong PsA được giới hạn ở các phalang ở xa (các xương ngón tay và ngón chân gần móng tay hoặc móng chân nhất). Chỉ khi một dạng bệnh không phổ biến (gọi là bệnh viêm khớp) xảy ra, thì tình trạng biến dạng khớp mới có thể phát triển nhanh chóng và nghiêm trọng.
Ngón tay, ngón chân và da
Một manh mối khác là biểu hiện của bệnh trên các ngón tay và ngón chân. Với PsA, các khớp xa (những khớp gần móng nhất) sẽ là tâm điểm của đau, sưng và cứng. Ngược lại, RA chủ yếu liên quan đến các khớp gần (những khớp nằm ngay trên các khớp ngón tay).
Với PsA nặng, các ngón tay cũng có thể có hình dạng giống như xúc xích (gọi là viêm da cơ), khiến bạn khó nắm tay nắm đấm. Mặc dù điều này có thể xảy ra với RA, nhưng nó không phải là dấu hiệu nhận biết nó xảy ra với PsA.
Khoảng 85% những người bị PsA mắc phải dạng vẩy nến điển hình nhất, đặc trưng bởi các mảng da khô, bong tróc. Hơn nữa, một nửa sẽ bị bệnh vẩy nến móng tay vào thời điểm họ được chẩn đoán. Cả hai điều này đều không xảy ra với RA.
Nguyên nhân
Các bệnh tự miễn dịch là tình trạng hệ thống miễn dịch tấn công nhầm các tế bào và mô bình thường. Thông thường, các tế bào miễn dịch và protein (kháng thể) nhắm mục tiêu vào các kháng nguyên (số nhận dạng duy nhất) trên bề mặt của những kẻ xâm lược lây nhiễm, như vi khuẩn. Nếu các kháng thể được "lập trình sai", chúng có thể nhắm vào các tế bào bình thường. Chúng được gọi là tự kháng thể.
Mặc dù PsA và RA đều ảnh hưởng đến khớp, các mục tiêu thực tế của cuộc tấn công miễn dịch khác nhau đáng kể.
Viêm khớp dạng thấp
Với RA, mục tiêu chính của cuộc tấn công tự miễn dịch là các khớp, cụ thể nhất là các tế bào hoạt dịch, là các tế bào trong lớp lót của khớp. Tình trạng viêm sau đó làm cho các tế bào hoạt dịch tăng sinh quá mức, dẫn đến một loạt các sự kiện, bao gồm;
- Dày niêm mạc khớp (tăng sản hoạt dịch)
- Sự xâm nhập của các protein gây viêm (cytokine) vào khớp
- Sự phá hủy dần dần của sụn khớp, xương và gân
Viêm khớp vảy nến
Với PsA, hệ thống miễn dịch nhắm vào các tế bào sừng, là một loại tế bào da. Khi điều này xảy ra, các tế bào này tăng sinh với tốc độ nhanh, dẫn đến sự phát triển của bệnh vẩy nến trong hầu hết (nhưng không phải tất cả).
Theo thời gian, chứng viêm có thể tấn công các bộ phận khác của cơ thể, chẳng hạn như móng tay, mắt và ruột. Khi các khớp và các mô xung quanh bị ảnh hưởng, nó được gọi là PsA.
Mặc dù tăng sản hoạt dịch cũng là đặc điểm của PsA, nhưng nó có xu hướng ít nghiêm trọng hơn so với RA.
Trong khi điều này có thể gợi ý rằng PsA chỉ đơn giản là hậu quả của bệnh vẩy nến, nhưng có một số người tin rằng chúng là hai bệnh khác nhau với các nguyên nhân di truyền hoặc môi trường khác nhau. Những người khác cho rằng PsA và bệnh vẩy nến trên thực tế là một bệnh được phân loại tốt hơn dưới tiêu đề thống nhất là bệnh vẩy nến.
Chẩn đoán
Các bác sĩ có các xét nghiệm, công cụ và tiêu chuẩn chẩn đoán cần thiết để đưa ra chẩn đoán xác định về RA. Điều tương tự không thể nói về PsA.
Viêm khớp dạng thấp
Nếu bạn có các dấu hiệu và triệu chứng của RA, bác sĩ sẽ yêu cầu xét nghiệm để xem kết quả có đáp ứng các tiêu chuẩn chẩn đoán do Trường Cao đẳng Thấp khớp học Hoa Kỳ (ACR) và Liên đoàn Chống Thấp khớp Châu Âu (EULAR) thiết lập hay không:
- Xét nghiệm máu tự kháng thể: Yếu tố dạng thấp (RF) và tự kháng thể peptide citrullinated (chống CCP) chống chu kỳ được tìm thấy ở phần lớn những người bị RA.
- Dấu hiệu máu viêm: Protein phản ứng C (CRP) và độ lắng hồng cầu (ESR), đo lường tình trạng viêm, thường tăng cao trong RA.
- Kiểm tra hình ảnh: Chụp X-quang hoặc chụp cộng hưởng từ (MRI) có thể xác định sự xói mòn xương và thu hẹp không gian khớp.
Kết quả của các xét nghiệm — cũng như thời gian, vị trí và mức độ nghiêm trọng của các triệu chứng — sau đó được cho điểm trên hệ thống phân loại ACR. Điểm tích lũy từ 6 trở lên (có thể là 10) mang lại mức độ tin cậy cao rằng RA là nguyên nhân gây ra các triệu chứng của bạn.
Viêm khớp vảy nến
Không giống như RA, PsA chủ yếu được chẩn đoán khi khám sức khỏe và xem xét bệnh sử của bạn. Không có xét nghiệm máu hoặc nghiên cứu hình ảnh nào có thể chẩn đoán xác định bệnh. Thay vào đó, bác sĩ của bạn sẽ tìm kiếm manh mối có dấu hiệu rõ ràng của PsA, bao gồm:
- Tham gia chung không đối xứng
- Liên quan đến da
- Liên quan đến móng tay
- Tiền sử gia đình bị PsA và / hoặc bệnh vẩy nến
- Các yếu tố kích động được biết đến để khởi phát bệnh, bao gồm nhiễm trùng liên cầu khuẩn, một số loại thuốc nhất định và tiếp xúc với thời tiết lạnh, khô
Chụp X-quang hoặc MRI có thể xác định dị dạng "bút chì trong một cái cốc", trong đó đầu ngón tay trông giống như một chiếc bút chì được mài và phần xương bên cạnh bị mòn xuống hình dạng giống như cái cốc. Dị tật này ảnh hưởng đến khoảng 5% đến 15% những người bị PsA, thường là ở giai đoạn nặng hơn của bệnh.
Nếu da bị ảnh hưởng, sinh thiết mô có thể cung cấp bằng chứng mạnh mẽ về PsA và giúp phân biệt nó với các tình trạng da mãn tính khác.
Các xét nghiệm hình ảnh và phòng thí nghiệm khác được sử dụng chủ yếu để loại trừ các nguyên nhân có thể khác chứ không phải để xác nhận PsA.
Các điều kiện khác thường được chẩn đoán phân biệt với PsA bao gồm:
- Viêm khớp dạng thấp
- Bệnh Gout
- Viêm xương khớp
- Viêm cột sống dính khớp
- Viêm khớp phản ứng
Sự đối xử
Tập thể dục, giảm cân và cai thuốc lá được coi là các khía cạnh tiêu chuẩn của điều trị cho cả RA và PsA. Các triệu chứng nhẹ đến trung bình thường được điều trị bằng thuốc chống viêm không steroid (NSAID) không kê đơn hoặc mua theo toa.
Các phương pháp điều trị khác được điều chỉnh cho phù hợp với tình trạng bệnh cụ thể.
Corticosteroid
Corticosteroid là một loại thuốc được sử dụng để làm dịu chứng viêm. Prednisone là corticosteroid được sử dụng phổ biến nhất, và khi được sử dụng để điều trị RA hoặc PsA, nó thường được sử dụng ở dạng thuốc viên hoặc tiêm vào khớp để giảm đau trong thời gian ngắn.
- Với PsA, corticosteroid đôi khi được sử dụng trong các đợt bùng phát cấp tính khi các triệu chứng nghiêm trọng. Tuy nhiên, chúng được sử dụng một cách thận trọng, vì chúng có thể gây ra một dạng bệnh vẩy nến nặng được gọi là bệnh vẩy nến mụn mủ Von Zumbusch.
- Với RA, corticosteroid liều thấp thường được kê đơn kết hợp với các loại thuốc khác. Để tránh tác dụng phụ, chúng chỉ được sử dụng ngắn hạn. Corticosteroid cũng có thể được tiêm vào khớp để điều trị các cơn đau cấp tính.
Thuốc chống đau bụng điều chỉnh bệnh (DMARDs)
Thuốc chống đau bụng điều chỉnh bệnh (DMARDs) như methotrexate và Arava (leflunomide) có hiệu quả trong việc kiểm soát cả RA và PsA. Mặc dù có rất nhiều bằng chứng ủng hộ việc sử dụng chúng trong điều trị RA, nhưng hiệu quả của chúng ở những người bị PsA còn ít được kết luận hơn nhiều.
Methotrexate (được coi là DMARD đầu tiên cho nhiều rối loạn tự miễn dịch) được chấp thuận để điều trị bệnh vẩy nến, nhưng không phải PsA. Như đã nói, nó thường được sử dụng ngoài nhãn hiệu để điều trị PsA.
Chất ức chế TNF
Thuốc ức chế TNF là thuốc sinh học ngăn chặn yếu tố hoại tử khối u (TNF), một loại protein miễn dịch. Trong khi TNF đóng một vai trò trong cả PsA và RA, cơ chế hoạt động của nó tập trung hơn vào việc điều trị tổn thương do PsA gây ra và các chất ức chế TNF có xu hướng hoạt động tốt hơn ở những người bị PsA hơn RA.
Theo một nghiên cứu năm 2011 từ Đan Mạch, 60% những người bị PsA đạt được sự thuyên giảm bền vững trong khi sử dụng thuốc ức chế TNF so với chỉ 44% những người bị RA.
Các chất ức chế TNF thường được sử dụng trong điều trị PsA và RA là Enbrel (etanercept), Humira (adalimumab) và Remicade (infliximab).
Giai đoạn điều trị
Nói chung, RA được điều trị tại thời điểm chẩn đoán để ngăn chặn quá trình bào mòn xương và tiêu xương không thể phục hồi có thể phát triển trong vòng hai năm. Điều trị tích cực sớm đặc biệt quan trọng đối với những người có khả năng bị RA nặng dựa trên kết quả xét nghiệm.
PsA, không giống như RA, có thể chỉ cần được điều trị khi các triệu chứng phát sinh. Khi các triệu chứng thuyên giảm hoặc bệnh thuyên giảm thì có thể tạm dừng điều trị. Tuy nhiên, nếu PsA đi kèm với bệnh vẩy nến trung bình đến nặng, điều trị liên tục (bao gồm methotrexate, sinh học hoặc kết hợp các liệu pháp) có thể được chỉ định để có lợi cho cả hai tình trạng này.
Hướng dẫn thảo luận của bác sĩ về bệnh viêm khớp vẩy nến
Nhận hướng dẫn có thể in của chúng tôi cho cuộc hẹn tiếp theo của bác sĩ để giúp bạn đặt những câu hỏi phù hợp.

Gửi cho chính bạn hoặc một người thân yêu.
Đăng kýHướng dẫn Thảo luận dành cho Bác sĩ này đã được gửi tới {{form.email}}.
Có một lỗi. Vui lòng thử lại.




















-diagnosed.jpg)