U thần kinh đệm nội tại khuếch tán (DIPG) là một loại ung thư não hiếm gặp, hung hãn và gây tử vong, chủ yếu ảnh hưởng đến trẻ em dưới 10 tuổi. DIPG có bản chất là khuếch tán, có nghĩa là khối u không được chứa và lấy trên mô não khỏe mạnh.
Hình ảnh FatCamera / E + / Getty
Khối u phát triển trong thân não, nằm ở phía sau cổ, nơi đầu tiếp xúc với tủy sống. Nó được tạo thành từ các tế bào thần kinh đệm. Các tế bào này hoạt động như một loại lá chắn xung quanh các chất khác của não, đặc biệt là các tế bào thần kinh, truyền tín hiệu từ não đến tất cả các bộ phận của cơ thể.
Với DIPG, các tế bào thần kinh đệm phát triển mất kiểm soát, cuối cùng chèn ép và làm tổn thương não. Tổn thương não này gây ra những hậu quả nghiêm trọng và đe dọa tính mạng.
DIPG hiếm đến mức nào?
Chỉ có khoảng 200 đến 300 trường hợp DIPG mới được chẩn đoán mỗi năm ở Hoa Kỳ. Bệnh này thường xảy ra nhiều nhất trong độ tuổi từ 6 đến 9 và phổ biến hơn một chút ở các bé trai so với các bé gái. Tuy hiếm nhưng DIPG cũng gây tử vong. Nhiều người trong số những người bị DIPG sống sót dưới một năm. Chín mươi phần trăm sẽ chết trong vòng hai năm sau khi được chẩn đoán.
Các triệu chứng DIPG
DIPG là một khối u phát triển nhanh, với các triệu chứng thường xuất hiện đột ngột và trở nên tồi tệ hơn nhanh chóng. Những khối u này xuất hiện trong một khu vực của thân não được gọi là pons, chịu trách nhiệm về nhiều chức năng thiết yếu của cơ thể, chẳng hạn như thở, huyết áp và chuyển động của mắt. Các triệu chứng DIPG phổ biến bao gồm:
- Nhìn đôi hoặc nhìn mờ. Đây thường là một trong những triệu chứng đầu tiên. Trong một số trường hợp, mắt có thể nhìn theo các hướng khác nhau hoặc nhìn chéo (gọi là lác).
- Các vấn đề với đi bộ, duy trì thăng bằng và phối hợp. Cha mẹ có thể nhận thấy các cử động giật ở con mình hoặc yếu một bên cơ thể.
- Khó nhai và nuốt. Một số trẻ em có thể chảy nước dãi.
- Các vấn đề về tiêu hóa như buồn nôn và nôn. Những nguyên nhân này có thể là do não úng thủy, là tình trạng tích tụ chất lỏng gây áp lực nguy hiểm lên não.
- Nhức đầu, đặc biệt là vào buổi sáng. Những thứ này có xu hướng biến mất sau khi nôn.
- Cơ mặt bị nhão và chảy xệ khiến khuôn mặt trông mất cân đối. Tình trạng liệt mặt và mí mắt bị sụp cũng rất phổ biến.
Tiến triển của bệnh và kết thúc cuộc sống
Các triệu chứng DIPG có thể từ vô hiệu hóa đến kết thúc cuộc sống trong vài tuần đến vài tháng. Một số triệu chứng phổ biến nhất trong ba tháng cuối đời là:
- Có vấn đề về hô hấp
- Sự cố khi đi bộ
- Khó nuốt
- Khó nói chuyện
DIPG và End of Life
Nghiên cứu cho thấy rằng năm triệu chứng hàng đầu mà trẻ gặp phải DIPG trong ba tháng cuối đời là các vấn đề về di chuyển (trong một nghiên cứu, 100% trẻ gặp phải triệu chứng này), khó nuốt, khó nói, mệt mỏi và khó nhìn.
17% trẻ em trong một nghiên cứu được đặt trên máy thở để chúng có thể thở, và gần một nửa số người tham gia nghiên cứu được dùng thuốc để giảm đau và kích động.
Những vấn đề này ngày càng trở nên tồi tệ hơn theo thời gian. Trong những ngày cuối đời, trẻ em mắc chứng DIPG ngày càng gặp nhiều vấn đề về hô hấp và ý thức.
Nguyên nhân
Các nhà khoa học biết rằng DIPG xảy ra khi có sự cố xảy ra với quá trình phân chia và sinh sản tế bào (được gọi là đột biến tế bào), nhưng không ai biết tại sao. Không giống như các bệnh ung thư khác, DIPG dường như không xảy ra trong gia đình và không được cho là do các yếu tố môi trường như tiếp xúc với hóa chất hoặc chất ô nhiễm gây ra.
Vì DIPG rất hiếm nên vẫn chưa được biết nhiều về nó. Nhưng nghiên cứu gần đây cho thấy 80% khối u DIPG có đột biến gen đối với một loại protein gọi là histone H3. Histone là loại protein cho phép DNA quấn quanh nhiễm sắc thể và nằm gọn trong nhân tế bào.
Nghiên cứu khác liên kết khoảng 25% trường hợp DIPG với đột biến trong gen có tên là ACVR1. Thời thơ ấu là thời gian quan trọng để phát triển não bộ và do đó, những đột biến này xảy ra. Điều đó có thể giúp giải thích tại sao DIPG lại ảnh hưởng đến trẻ nhỏ một cách không cân đối.
Chẩn đoán
Điều đầu tiên bác sĩ sẽ làm để chẩn đoán DIPG là xem xét bệnh sử và khám sức khỏe. Nhà cung cấp dịch vụ chăm sóc sức khỏe của con bạn sẽ hỏi bạn về các triệu chứng mà con bạn đang gặp phải và thực hiện kiểm tra thần kinh, xem xét sự cân bằng và điểm yếu ở tay và chân.
Họ cũng có thể xem xét các phản xạ bằng cách sử dụng bài kiểm tra phản xạ Babinski, trong đó một khu vực ở phía dưới bàn chân được vuốt ve. Trẻ sơ sinh phản ứng với kích thích bằng cách đưa ngón chân cái lên trên và tách các ngón chân ra. Nhưng phản xạ không bình thường ở trẻ em trên 2 tuổi và có thể báo hiệu tổn thương não hoặc tủy sống.
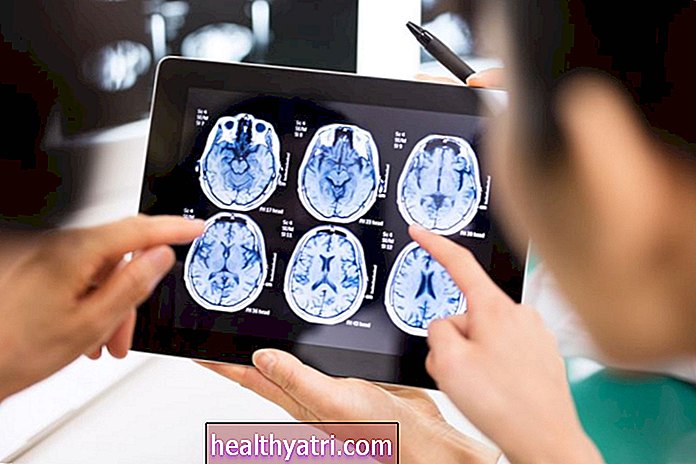
DIPG cũng được chẩn đoán bằng các xét nghiệm hình ảnh. Nhà cung cấp dịch vụ chăm sóc sức khỏe có thể yêu cầu:
- Chụp cắt lớp vi tính (CT hoặc CAT scan): Phương pháp này cung cấp cả hình ảnh ngang và dọc của não. Nó cung cấp một hình ảnh chi tiết hơn X-ray.
- Chụp cộng hưởng từ (MRI): Phương pháp này sử dụng tần số vô tuyến để quan sát não và có thể phân biệt giữa các khối u, sưng và mô bình thường.
- Quang phổ cộng hưởng từ (MRS): Phương pháp này đo thành phần hóa học của mô xung quanh khối u. Nó cũng có thể xác định xem khối u được tạo ra từ các tế bào thần kinh đệm hay một cái gì đó khác.
Sinh thiết
Hiếm khi chụp MRI hoặc xét nghiệm chẩn đoán khác không kết luận được. Nhưng nếu đúng như vậy, bác sĩ của con bạn có thể đề nghị sinh thiết — đặc biệt là sinh thiết thân não lập thể — để chẩn đoán xác định.
Sinh thiết thân não lập thể sử dụng chụp CT hoặc MRI cùng với máy tính và những gì được gọi là dấu ấn thần kinh hoặc các vật thể kim loại nhỏ đặt trên da đầu, để xác định chính xác hơn khối u và lấy mẫu.
Việc kiểm tra các mẩu mô có thể giúp các nhà khoa học phát triển phương pháp điều trị nhắm mục tiêu và cá nhân hơn. Nó cũng có thể "phân loại" khối u, từ I đến IV. Khối u cấp I chứa mô gần bình thường. Độ III hoặc IV có nghĩa là khối u đang hoạt động mạnh.
Sự đối xử
Điều quan trọng cần lưu ý là không có cách chữa trị DIPG và các liệu pháp được sử dụng để điều trị các loại khối u khác thường không hiệu quả.
Với thực tế là DIPG không tạo ra một khối rắn, mà thay vào đó len lỏi vào các sợi thần kinh của pons, phẫu thuật thần kinh tiêu chuẩn không phải là một lựa chọn khả thi. Khu vực mỏng manh của não, nơi những khối u này được tìm thấy cũng tạo ra phẫu thuật có vấn đề.
Hóa trị cũng không phải là một lựa chọn tốt, chủ yếu bởi vì các loại thuốc được sử dụng không thể vượt qua hàng rào máu não với số lượng đủ để có bất kỳ tác động nào lên khối u.
Để điều trị khối u DIPG, các bác sĩ chủ yếu dựa vào liệu pháp bức xạ, sử dụng tia X năng lượng cao chuyên biệt để làm tổn thương các tế bào ung thư để chúng ngừng phân chia hoặc chết đi. Điều này thường được sử dụng ở trẻ em trên 3 tuổi. Bức xạ được thực hiện năm ngày một tuần trong khoảng sáu tuần.
Nó cải thiện các triệu chứng trong khoảng 80% trường hợp và có thể kéo dài tuổi thọ từ hai đến ba tháng. Trẻ em quá nhỏ hoặc quá ốm, không thể nằm yên trong khi tiêm thuốc phải tiến hành gây mê để nhận bức xạ. Khi khối u phát triển trở lại, có thể truyền thêm tia xạ để kéo dài sự sống và giảm các triệu chứng.
Chăm sóc Giảm nhẹ và Hospice
Khi giai đoạn cuối của cuộc đời, nhiều gia đình tìm đến dịch vụ chăm sóc giảm nhẹ hoặc chăm sóc cuối đời để giúp họ đối mặt với những vấn đề khó khăn và mang lại cho con cái của họ trải nghiệm cuối đời thoải mái nhất. Nhóm chăm sóc giảm nhẹ hoặc chăm sóc tế bào có thể giúp bạn quyết định những biện pháp cần thực hiện nếu con bạn:
- Ngừng ăn uống
- Trở nên mất phương hướng
- Có vấn đề về hô hấp
- Trở nên buồn ngủ và không phản ứng
Tất cả những triệu chứng cuối đời này cha mẹ nào cũng khó chứng kiến. Một nhóm chăm sóc tế bào có thể hướng dẫn bạn những gì có thể xảy ra, cho bạn biết nếu con bạn đang cảm thấy đau đớn hoặc đau khổ, và tư vấn cho bạn về những biện pháp an ủi cần thực hiện — cho tất cả những người có liên quan.
Nghiên cứu thuốc tiên tiến
Trong hơn 40 năm, có rất ít tiến bộ trong phương pháp điều trị DIPG. Nhưng một số tiến bộ hiện đang được thực hiện. Cần nhiều thử nghiệm và thử nghiệm hơn, nhưng một số tiến bộ đầy hứa hẹn bao gồm:
- Các liệu pháp bức xạ mới hơn: Bức xạ chùm proton (PRT) sử dụng chùm năng lượng cao nhắm mục tiêu chính xác hơn các khối u trong khi vẫn tiết kiệm các mô xung quanh. Nhược điểm: Rất ít trung tâm ở nước này sử dụng loại bức xạ này.
- Các phương pháp phân phối thuốc tốt hơn: Phân phối tăng cường đối lưu (CED) sử dụng một ống thông (một ống mềm, rỗng) để đưa thuốc trực tiếp đến khối u. Hóa trị trong động mạch hoạt động theo cùng một đường: Một ống thông nhỏ đưa hóa trị đến một động mạch trong não. Lợi ích của cả hai là thuốc chống ung thư, ở nồng độ cao hơn, có thể đến trực tiếp nơi cần thiết.
- Liệu pháp miễn dịch: Liệu pháp miễn dịch giúp hệ thống miễn dịch của chính cơ thể nhận biết và chống lại các tế bào ung thư. Một kỹ thuật đang được nghiên cứu là liệu pháp miễn dịch tế bào T thụ thể kháng nguyên chimeric (CAR). Nó lấy các tế bào T chống nhiễm trùng từ máu của một đứa trẻ bị DIPG, trộn nó với một loại vi-rút giúp tế bào T xác định và gắn vào tế bào ung thư, sau đó đưa tế bào trở lại bệnh nhân nơi tế bào T có thể xác định vị trí. và tiêu diệt các tế bào ung thư vi phạm.
Tiên lượng
Thông thường, trẻ bị DIPG sống sót sau 8-10 tháng sau khi được chẩn đoán, mặc dù mỗi trẻ đều khác nhau. Khoảng 10% trẻ em sẽ sống sót sau hai năm và 2% sẽ sống được năm năm.
DIPG và Kỳ vọng cuộc sống
Khi so sánh với những người khác có DIPG, những người có xu hướng có tuổi thọ cao hơn là những người:
- Dưới 3 tuổi hoặc trên 10 tuổi
- Trải qua các triệu chứng lâu hơn trước khi được chẩn đoán
- Có đột biến H3.1K27M (Histone 3)
- Nhận chất ức chế EGFR (thuốc làm ngừng hoặc làm chậm sự phát triển của tế bào) khi được chẩn đoán
Đương đầu
Chẩn đoán DIPG thật tàn khốc. Kiểm soát nỗi đau và sự đau buồn là điều cần thiết cho bạn, con bạn và gia đình bạn. Dưới đây là một số gợi ý:
- Trả lời các câu hỏi của con bạn về những gì đang xảy ra một cách trung thực. Cung cấp cho họ nhiều thông tin đơn giản mà bạn nghĩ họ có thể hiểu và dường như muốn nghe.
- Cho con bạn lựa chọn. DIPG lấy đi của họ rất nhiều thứ, bao gồm cả quyền tự do — vui chơi, đi học, trở thành một đứa trẻ. Trả lại cho con bạn một số quyền kiểm soát bằng cách cho phép chúng đưa ra những lựa chọn đơn giản, chẳng hạn như ăn gì, mặc gì, đọc sách gì. Nếu con bạn đủ lớn, hãy để chúng tham gia vào các quyết định điều trị.
- Mong đợi — và nói về — những thay đổi trong hành vi. Cũng giống như người lớn, trẻ em đối phó với đau buồn theo nhiều cách khác nhau. Con bạn có thể trở nên kích động, thu mình hoặc lo lắng. Bạn có thể nhận thấy những thay đổi trong cách ăn uống và ngủ nghỉ. Hỏi con bạn cảm thấy thế nào và điều gì sẽ giúp chúng cảm thấy tốt hơn.
- Hãy khóc khi bạn cần — ngay cả khi đó là trước mặt con bạn hoặc những đứa trẻ khác mà bạn có. Để họ thấy bạn khóc có thể giúp họ dễ dàng bày tỏ cảm xúc thật của mình hơn. Nhưng đừng giận dữ hay than vãn. Điều đó có thể gây sợ hãi cho trẻ em.
- Thiết lập các thói quen với những đứa trẻ khác của bạn ở nhà. Có thể hiểu con bạn đang bị bệnh đang đòi hỏi sự chú ý của bạn nhiều hơn. Mặc dù bạn không thể dành nhiều thời gian như bình thường cho những đứa trẻ khác của mình, nhưng hãy cố gắng thiết lập những thói quen có ý nghĩa với chúng. Đọc cho họ một câu chuyện trước khi đi ngủ bằng FaceTime hoặc đến thăm họ ở trường vào thứ Hai và thứ Sáu hàng tuần để hẹn hò ăn trưa.
- Khuyến khích những đứa trẻ khác của bạn nói về cảm xúc của chúng. Đảm bảo với họ rằng không có gì họ đã làm gây ra DIPG. Sử dụng phương pháp đóng vai để giúp họ hình thành câu trả lời cho những câu hỏi khó mà người khác có thể hỏi. Ví dụ, bạn có thể hỏi "Nếu Alex hoặc Tony hỏi bạn trong buổi tập bóng đá rằng Will thế nào, bạn sẽ nói gì?" Giúp con bạn tìm những từ thể hiện cảm xúc của chúng mà không khiến chúng xúc động quá mức. Một câu trả lời có thể là: “Anh ấy đang ở trong bệnh viện và khá ốm. Tôi không biết khi nào anh ấy về nhà. Nhưng tôi chỉ muốn tập trung vào bóng đá ngay bây giờ. "
- Làm những việc ngay bây giờ có thể giúp duy trì trí nhớ của con bạn sau này. Một số ý tưởng bao gồm trồng cây (hỏi con bạn thích loại cây nào nhất), đi nghỉ cùng gia đình và để con bạn viết thư (hoặc ra lệnh cho bạn) để gửi cho gia đình và bạn bè. Viết về những điều mà đứa trẻ yêu thích hoặc những kỷ niệm yêu thích của chúng về người mà bạn đang viết thư cho.
Một lời từ rất tốt
DIPG là một căn bệnh nguy hiểm chết người. Nhưng có lý do để hy vọng. Các kỹ thuật phẫu thuật tốt hơn, các liệu pháp nhắm mục tiêu và hệ thống phân phối thuốc hiệu quả hơn đang được phát triển và cho thấy nhiều hứa hẹn. Và tỷ lệ sống sót lâu hơn đang nhích dần lên, từ tỷ lệ 1% sống sót sau 5 năm lên 2% hiện nay. Đó là một bước nhảy nhỏ nhưng quan trọng đối với bất kỳ gia đình nào có con mắc DIPG.
-to-prevent-breast-cancer-recurrence.jpg)












.jpg)



.jpg)