Có thể nghi ngờ ung thư cổ tử cung dựa trên xét nghiệm phết tế bào cổ tử cung, đây là một xét nghiệm sàng lọc thông thường và được chẩn đoán bằng sinh thiết cổ tử cung. Theo Hiệp hội Ung thư Hoa Kỳ, phụ nữ từ 25 đến 65 tuổi nên được tầm soát bằng xét nghiệm HPV chính hoặc kết hợp giữa xét nghiệm HPV và phết tế bào cổ tử cung 5 năm một lần, hoặc xét nghiệm Pap smear đơn lẻ ba năm một lần.
Các xét nghiệm thường xuyên hơn có thể được khuyến nghị cho những người có nguy cơ cao hơn hoặc những người đã có kết quả bất thường trong quá khứ. Có những xét nghiệm khác cũng có thể xác định ung thư cổ tử cung, đặc biệt là ở các giai đoạn nặng hơn.
Rất tốt
Tự kiểm tra
Các triệu chứng ung thư cổ tử cung thường không xuất hiện cho đến khi ung thư đã chuyển sang giai đoạn khá nặng. HPV, nguyên nhân phổ biến nhất của ung thư cổ tử cung, thường không gây ra các triệu chứng — đó là lý do tại sao việc đi khám phụ khoa theo lịch định kỳ là rất quan trọng.
Xem gì:
Tuy nhiên, có một số điều bạn có thể tìm kiếm. Lưu ý những điều này sẽ không cho phép bạn chẩn đoán ung thư cổ tử cung. Thay vào đó, chúng chỉ đơn giản là những dấu hiệu bạn nên đi khám:
- Chảy máu tử cung bất thường
- Mụn cóc sinh dục, có thể nổi lên, không đau và có màu da (mặc dù các chủng HPV gây ra mụn cóc sinh dục không liên quan đến ung thư cổ tử cung)
- Tăng tần số tiết niệu
- Đau vùng chậu, đặc biệt là khi giao hợp
- Tiết dịch âm đạo
Phòng thí nghiệm và Kiểm tra
Những thay đổi bất thường ở cổ tử cung thường phát triển trong vài năm. Vì các tế bào cổ tử cung trải qua một loạt các thay đổi trước khi trở thành tế bào ung thư, nên có thể sàng lọc bằng chứng của HPV hoặc các thay đổi tiền ung thư bằng các xét nghiệm chẩn đoán.
Hai phương pháp đơn giản nhất bao gồm:
Pap Smear
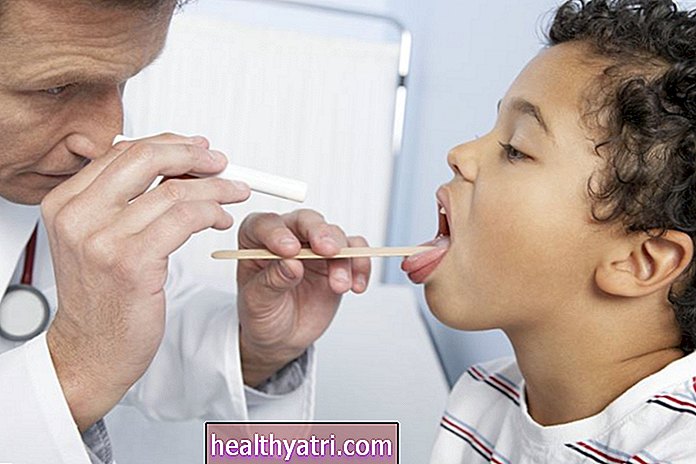
Xét nghiệm tế bào cổ tử cung đóng một vai trò quan trọng trong việc chẩn đoán ung thư cổ tử cung. Đây là cách hầu hết phụ nữ phát hiện ra rằng họ bị loạn sản cổ tử cung hoặc ung thư cổ tử cung. Đây là một xét nghiệm đơn giản có thể tiết lộ những bất thường của cổ tử cung rất lâu trước khi chúng tiến triển thành ung thư.
Xét nghiệm phết tế bào cổ tử cung thường được thực hiện trong phòng khám khi khám phụ khoa định kỳ. Trong quá trình xét nghiệm tế bào cổ tử cung, bác sĩ sẽ loại bỏ một lượng mô nhỏ từ cổ tử cung. Điều này được thực hiện bằng cách nhẹ nhàng ngoáy cổ tử cung bằng một bàn chải nhỏ (như một cây đũa mascara) hoặc tăm bông.
Chỉ mất vài giây để thu thập một mẫu. Một số phụ nữ có cảm giác chuột rút nhẹ tương tự như đau bụng kinh sau đó, nhưng thường không đau.
Các tế bào được kiểm tra dưới kính hiển vi và các tế bào bất thường được gọi là chứng loạn sản cổ tử cung.
Loạn sản cổ tử cung được phân loại như sau:
- ASCUS (các tế bào không điển hình có ý nghĩa không xác định) mô tả bất kỳ thay đổi nào bất thường ở mức độ nhẹ. Nguyên nhân có thể là kết quả của bất kỳ điều gì từ nhiễm trùng đến sự phát triển của các tế bào tiền ung thư. ASCUS không phải là dấu hiệu của chứng loạn sản cổ tử cung cho đến khi thực hiện thêm xét nghiệm khẳng định.
- AGUS (tế bào tuyến không điển hình có ý nghĩa chưa được xác định) đề cập đến sự bất thường trong các tế bào tuyến sản xuất chất nhờn. Mặc dù về mặt kỹ thuật, AGUS không được phân loại là chứng loạn sản cổ tử cung, nhưng AGUS có thể là dấu hiệu của một tình trạng nghiêm trọng tiềm ẩn. Kết quả AGUS được coi là hiếm, xảy ra dưới 1% tổng số kết quả phết tế bào cổ tử cung.
- LGSIL (tổn thương nội biểu mô vảy mức độ thấp) có nghĩa là xét nghiệm đã phát hiện chứng loạn sản nhẹ. Đây là phát hiện phổ biến nhất và trong hầu hết các trường hợp, sẽ tự khỏi trong vòng hai năm.
- HGSIL (tổn thương nội biểu mô vảy cấp cao) là một phân loại nghiêm trọng hơn, nếu không được điều trị, có thể dẫn đến sự phát triển của ung thư cổ tử cung.
Nếu bạn có kết quả phết tế bào cổ tử cung bất thường, điều cực kỳ quan trọng là bạn phải tuân theo các khuyến nghị từ bác sĩ, cho dù đó là soi cổ tử cung, sinh thiết cổ tử cung hay làm lại xét nghiệm phết tế bào cổ tử cung sau một năm.
Kiểm tra HPV
Xét nghiệm HPV là một xét nghiệm quan trọng khác có thể được thực hiện một mình hoặc cùng lúc với xét nghiệm phết tế bào cổ tử cung. Nếu chỉ thực hiện xét nghiệm Pap smear và có dấu hiệu bất thường, xét nghiệm HPV thường có thể được thực hiện trên cùng một mẫu. Mẫu thu được sẽ được gửi đến phòng thí nghiệm để xác định vi rút.
Mặc dù có hơn 100 chủng vi-rút nhưng không phải tất cả đều gây ung thư. Khoảng 70% trường hợp ung thư cổ tử cung là do HPV 16 và HPV 18 gây ra, với 20% trường hợp ung thư cổ tử cung khác có liên quan đến nhiễm HPV 31, 33, 34, 45, 52 và 58. Các virus HPV khác có có liên quan đến ung thư bao gồm HPV 35, 39, 51, 56, 59, 66 và 68.
Thủ tục
Nếu xét nghiệm phết tế bào cổ tử cung cho thấy những bất thường ở cổ tử cung, bạn có thể lên lịch soi cổ tử cung. Soi cổ tử cung là một cuộc kiểm tra tại phòng khám cho phép bác sĩ quan sát cổ tử cung kỹ hơn bằng máy soi cổ tử cung, một dụng cụ chiếu sáng giúp phóng đại cổ tử cung. Nó được đặt bên ngoài âm đạo trong khi kiểm tra. Hình ảnh nhìn thấy từ kính soi cổ tử cung có thể được chiếu lên màn hình để xem chi tiết hơn và lập kế hoạch sinh thiết.
Bác sĩ có thể thực hiện sinh thiết trong quá trình kiểm tra này, hoặc có thể tách biệt với nó, để một mẫu mô cổ tử cung có thể được kiểm tra bởi một nhà giải phẫu bệnh.
Sinh thiết Punch
Trong quá trình soi cổ tử cung, bác sĩ có thể thực hiện sinh thiết cổ tử cung tùy thuộc vào những gì được tìm thấy trong quá trình kiểm tra. Điều này bao gồm việc loại bỏ một lượng nhỏ mô cổ tử cung để kiểm tra dưới kính hiển vi.
Thông thường đây là sinh thiết đục lỗ, trong đó bác sĩ lấy ra một mẫu mô nhỏ bằng một thiết bị tương tự như một cú đấm giấy. Bác sĩ chỉ mất vài giây để thu thập mẫu mô và cảm giác khó chịu thoáng qua. Tùy thuộc vào những phát hiện trong quá trình soi cổ tử cung, một số khu vực của cổ tử cung có thể được sinh thiết.
Các tế bào bất thường được tìm thấy trong quá trình soi cổ tử cung và sinh thiết có thể được mô tả là ung thư nội biểu mô cổ tử cung (CIN).
Nạo nội mạc cổ tử cung
Nạo nội mạc cổ tử cung (ECC) là một loại sinh thiết cổ tử cung khác có thể được thực hiện trong quá trình soi cổ tử cung. Trong quá trình ECC, bác sĩ sử dụng một bàn chải nhỏ để loại bỏ mô từ ống nội mạc cổ tử cung, lối đi hẹp qua cổ tử cung. Cũng giống như sinh thiết đục lỗ, mô sau đó sẽ được bác sĩ giải phẫu bệnh kiểm tra.
ECC có thể gây đau vừa phải, giống như đau bụng kinh.
Trước khi đến làm thủ tục, bạn phải làm một số việc. Trong số đó:
- Tránh dùng aspirin hoặc thuốc làm loãng máu trước khi làm thủ thuật.
- Không thụt rửa hoặc sử dụng băng vệ sinh ít nhất ba ngày trước khi làm thủ thuật.
- Tránh quan hệ tình dục ít nhất ba ngày trước khi làm thủ thuật.
Phụ nữ có thể gặp các triệu chứng nhẹ trong những ngày sau thủ thuật, bao gồm đau và chuột rút cục bộ. Thuốc giảm đau không kê đơn thường có thể giúp giảm bớt một số cảm giác khó chịu.
Ngoài đau, có thể bị chảy máu âm đạo hoặc tiết dịch sẫm màu, vì vậy hãy nhớ mang băng vệ sinh. Bạn sẽ cần hạn chế các hoạt động của mình trong một hoặc hai ngày và tránh quan hệ tình dục, dùng băng vệ sinh hoặc thụt rửa cho đến khi vết thương lành hẳn.
Sinh thiết chóp cổ tử cung
Đôi khi, sinh thiết lớn hơn cần được thực hiện để chẩn đoán ung thư cổ tử cung hoặc loại bỏ mô để nó không trở thành ung thư. Trong những trường hợp này, sinh thiết hình nón có thể được thực hiện.
Trong quá trình sinh thiết hình nón, một mảnh mô hình nón được lấy ra. Thủ tục này được thực hiện dưới gây mê toàn thân. Sinh thiết hình nón cũng được sử dụng để loại bỏ mô tiền ung thư từ cổ tử cung.
Bạn có thể bị đau hoặc chảy máu trong vài ngày sau khi làm thủ thuật. Mặc dù nó không phổ biến nhưng sau khi sinh thiết hình nón, một số phụ nữ bị đau bụng kinh, giảm khả năng sinh sản hoặc cổ tử cung không bình thường, có thể dẫn đến sinh non nếu bạn mang thai.
Hãy thảo luận với bác sĩ về những lo lắng và rủi ro này, vì mức độ ảnh hưởng của những tác động này liên quan đến vị trí và kích thước chính xác của sinh thiết, cũng như mức độ lành thương của bạn.
LEEP
Một loại sinh thiết hình nón cụ thể được gọi là thủ thuật cắt bỏ vòng dây điện (LEEP) là một thủ tục được thực hiện dưới gây tê cục bộ để loại bỏ mô khỏi cổ tử cung. LEEP sử dụng một vòng dây điện tích điện để loại bỏ một mẫu mô. Phương pháp này thường được sử dụng để điều trị chứng loạn sản cổ tử cung cấp độ cao hơn là để chẩn đoán ung thư cổ tử cung.
Như với sinh thiết hình nón, phụ nữ có thể bị đau và chảy máu trong vài ngày sau khi làm thủ thuật LEEP. Nó cũng có thể dẫn đến hậu quả lâu dài như đau bụng kinh, giảm khả năng sinh sản hoặc cổ tử cung không đủ điều kiện.
Các giai đoạn
Khi kết quả sinh thiết trả về, ung thư cổ tử cung có thể được loại trừ hoặc chẩn đoán. Nếu chẩn đoán ung thư cổ tử cung được thực hiện, bước tiếp theo là xác định giai đoạn của ung thư cổ tử cung. Có bốn giai đoạn của ung thư cổ tử cung, mỗi giai đoạn thể hiện mức độ di căn của ung thư.
Ung thư Giai đoạn 0 là gì?
Giai đoạn 0 không phải là giai đoạn chính thức của ung thư; nó được sử dụng không chính thức để mô tả các phát hiện không xâm lấn (ung thư biểu mô tại chỗ), dựa trên sinh thiết; Bất kỳ giai đoạn nào ngoài giai đoạn 0 đều được coi là xâm lấn. Đã có nhiều tranh luận về việc liệu đây thực sự là ung thư hay giai đoạn tiền ung thư.
Giai đoạn I
Các khối u ở giai đoạn I thường chỉ được nhìn thấy bằng kính hiển vi, nhưng ở giai đoạn I, ung thư có thể được nhìn thấy mà không cần kính hiển vi. Các tế bào ung thư đã xâm lấn cổ tử cung và các tế bào không còn ở bề mặt nữa. Giai đoạn này được chia thành:
Giai đoạn IA: Đây là giai đoạn sớm nhất của ung thư cổ tử cung xâm lấn, ung thư vẫn chưa thể nhìn thấy bằng mắt thường và chỉ có thể xác định được dưới kính hiển vi. Giai đoạn này được chia nhỏ theo kích thước thành:
- Giai đoạn IA1: Vùng xâm lấn sâu không quá 3 mm.
- Giai đoạn IA2: Vùng xâm lấn lớn hơn 3 mm nhưng sâu không quá 5 mm.
Giai đoạn IB: Trong giai đoạn IB, sự xâm lấn sâu hơn 5 mm, nhưng vẫn giới hạn trong cổ tử cung.
- Giai đoạn IB1: Ung thư sâu hơn 5 mm nhưng kích thước không quá 2 cm.
- Giai đoạn IB2: Ung thư có kích thước ít nhất 2 cm nhưng không lớn hơn 4 cm.
- Giai đoạn IB3: Ung thư có kích thước ít nhất 4 cm và giới hạn ở cổ tử cung.
Giai đoạn II
Giai đoạn II các khối u đã lan ra ngoài cổ tử cung.
Giai đoạn IIA: Những ung thư này đã lan ra ngoài cổ tử cung đến 2/3 phía trên của âm đạo, nhưng chưa lan ra xung quanh tử cung. Điều này được chia nhỏ theo kích thước thành:
- Giai đoạn IIA1: Có thể nhìn thấy khối u mà không cần kính hiển vi nhưng có kích thước không quá 4 cm.
- Giai đoạn IIA2: Khối u có thể được nhìn thấy mà không cần kính hiển vi và có kích thước hơn 4 cm.
Giai đoạn IIB: Ung thư đã lan đến các mô xung quanh tử cung và hai phần ba trên của âm đạo, nhưng không lan đến thành chậu.
Giai đoạn III
Ở giai đoạn III, ung thư cổ tử cung đã lan ra ngoài tử cung đến 1/3 dưới của âm đạo và / hoặc mở rộng đến thành chậu. Ung thư có thể chặn niệu quản (ống dẫn nước tiểu từ thận đến bàng quang) và có thể có hoặc không liên quan đến các hạch bạch huyết gần đó.
- Giai đoạn IIIA: Ung thư có thể đã lan đến một phần ba phía dưới của âm đạo nhưng không lan đến các bức tường của xương chậu. Nó đã không lây lan đến các hạch bạch huyết gần đó.
- Giai đoạn IIIB: IIIB Ung thư mở rộng đến thành chậu và / hoặc gây ra thận ứ nước hoặc thận không hoạt động (trừ khi được biết là do nguyên nhân khác).
- Giai đoạn IIIC: Ung thư liên quan đến các hạch bạch huyết vùng chậu và / hoặc cạnh động mạch chủ (những hạch xung quanh động mạch chủ bụng), bao gồm các vi hạt, bất kể kích thước và mức độ của khối u.
- Giai đoạn IIIC1: Ung thư liên quan đến việc di căn đến các hạch bạch huyết vùng chậu.
- Giai đoạn IIIC2: Ung thư liên quan đến di căn hạch cạnh động mạch chủ.
Giai đoạn IV
Trong giai đoạn IV, ung thư lan rộng ra khỏi các vùng lân cận đến các vùng khác của cơ thể.
- Giai đoạn IVA: Những ung thư này đã lan rộng đến mức chúng đã xâm lấn bàng quang hoặc trực tràng hoặc cả hai (lan sang các cơ quan vùng chậu lân cận).
- Giai đoạn IVB: Những bệnh ung thư này đã lan đến các vùng xa của cơ thể, ví dụ, các hạch bạch huyết ở vùng xa của cơ thể, phổi, gan hoặc xương.
Rất tốt
Hình ảnh
Ung thư cổ tử cung di căn được coi là ung thư di căn. Các xét nghiệm hình ảnh có thể giúp xác định các khu vực di căn.
Nói chung, các xét nghiệm hình ảnh được sử dụng để phân giai đoạn. Vì vậy, nếu bạn đã loại bỏ ung thư cổ tử cung không xâm lấn và không có dấu hiệu hoặc triệu chứng của di căn, những xét nghiệm này có thể không cần thiết. Nếu bác sĩ nghi ngờ sự lan rộng tại chỗ hoặc di căn xa (do các triệu chứng của bạn hoặc sự xuất hiện của khối u khi khám sức khỏe hoặc dưới kính hiển vi), thì các xét nghiệm hình ảnh sẽ được sử dụng để đánh giá các vùng cơ thể mà bạn có lo ngại.
Các xét nghiệm hình ảnh thông thường
- Siêu âm: Siêu âm có thể xem xét cổ tử cung, bàng quang và toàn bộ vùng chậu để xác định nguyên nhân của các triệu chứng. Nó cũng có thể được sử dụng để xem các khu vực khác của cơ thể nếu có lo ngại về di căn.
- Chụp X-quang: Chụp X-quang, chẳng hạn như chụp X-quang ngực, có thể xác định ung thư cổ tử cung di căn đã di căn đến phổi hoặc xương sườn chẳng hạn. Hiếm khi, một bất thường nhìn thấy trên X-quang định kỳ có thể là dấu hiệu đầu tiên của ung thư cổ tử cung di căn.
- MRI: Chụp MRI có thể được sử dụng để hình dung khu vực cổ tử cung và xương chậu. Chụp MRI đặc biệt hữu ích để đánh giá cột sống và tủy sống, nơi ung thư cổ tử cung giai đoạn cuối có thể di căn.
- Chụp CT: Chụp CT, giống như MRI, có thể hình dung khu vực cổ tử cung và xương chậu, cũng như các vùng khác trên cơ thể nơi ung thư cổ tử cung có thể đã di căn.
- Chụp PET: Chụp PET là một xét nghiệm chức năng cho thấy các khu vực có khối u phát triển tích cực. Điều này đặc biệt hữu ích khi đánh giá các hạch bạch huyết, phổi và gan.
Chẩn đoán phân biệt
Có một số tình trạng khác ban đầu có thể xuất hiện tương tự như ung thư cổ tử cung hoặc nhiễm trùng HPV.Ban đầu, bác sĩ có thể nghi ngờ chúng, nhưng xét nghiệm sẽ nhanh chóng loại trừ chúng.
- Ung thư nội mạc tử cung: Ung thư nội mạc tử cung là ung thư của tử cung, cổ tử cung là lối đi giữa âm đạo và tử cung, do đó, đôi khi, hai bệnh có thể xuất hiện giống nhau nếu một trong hai bệnh đã di căn sang vị trí khác. Nói chung, sinh thiết là một phương pháp tốt để phân biệt giữa hai loại này.
- Ung thư âm đạo: Ung thư âm đạo không phổ biến nhưng do âm đạo gắn liền với cổ tử cung nên các tình trạng bệnh có thể xuất hiện tương tự. Tuy nhiên, đối với ung thư nội mạc tử cung, sinh thiết có thể phân biệt giữa các loại ung thư này.












-test.jpg)