Nhiều người thắc mắc không biết bệnh phổi tắc nghẽn mãn tính (COPD) có chữa được không? Đây là nguyên nhân tử vong phổ biến thứ tư trên thế giới và là nguyên nhân gây tử vong và tàn tật đứng hàng thứ ba ở Hoa Kỳ.
Thật không may, COPD hiện không thể chữa được, nhưng điều đó có thể sớm thay đổi. Có rất nhiều đột phá y tế và cải thiện kết quả trong thời gian tới và khi nói đến COPD. Tương lai có vẻ tươi sáng.
Thư viện ảnh khoa học / Getty ImagesGiải phẫu và chức năng của phổi
Để hiểu được những đột phá gần đây trong điều trị COPD, điều quan trọng là phải làm quen với một số cấu trúc cơ bản của hệ hô hấp và chức năng của chúng.
Không khí được truyền cảm hứng đi vào khí quản (khí quản) cho phép không khí đi từ miệng, vào phổi, thông qua các nhánh hình ống của nó, được gọi là phế quản. Khi các phế quản đi xuống sâu hơn, chúng phân nhánh thành các nhánh nhỏ hơn và nhỏ hơn, được gọi là tiểu phế quản.
Cuối cùng, các tiểu phế quản hình thành các túi khí hoặc bong bóng nhỏ, thành mỏng gọi là phế nang. Các phế nang là nơi diễn ra quá trình trao đổi khí (oxy và carbon dioxide) giữa không khí bạn thở và máu của bạn.
Đột phá trong điều trị COPD
Việc sử dụng van nội phế quản để điều trị khí phế thũng và phối hợp thuốc là hai bước đột phá hiện nay trong điều trị COPD.
Van nội phế quản cho bệnh khí thũng
Khí phế thũng là một bệnh phổi tiến triển được coi là một dạng nặng của COPD. Nó xảy ra khi các phế nang bị tổn thương (phổ biến nhất là do hút thuốc). Khi các phế nang bị tổn thương, không khí bị giữ lại bên trong chúng; điều này dẫn đến việc tăng áp lực lên cơ hoành và các phần khỏe mạnh của phổi.
Khí phế thũng gây ra khó thở, khiến người bệnh khó làm những công việc đơn giản như đi ngang qua phòng, mặc quần áo hoặc đi tắm.
Hiện không có cách chữa khỏi bệnh khí phế thũng và việc điều trị chủ yếu bao gồm thuốc (như thuốc giãn phế quản để mở đường thở và cải thiện hô hấp), steroid (để giảm viêm ở phổi) và thuốc kháng sinh (để điều trị nhiễm trùng đường hô hấp thường đi kèm với COPD).
Phương án cuối cùng, phẫu thuật có thể được thực hiện để loại bỏ các mô phổi bị tổn thương, hoặc có thể tiến hành ghép phổi. Tuy nhiên, phổi của người hiến có giới hạn và không phải ai cần cấy ghép cũng có thể tiếp cận với quy trình này.
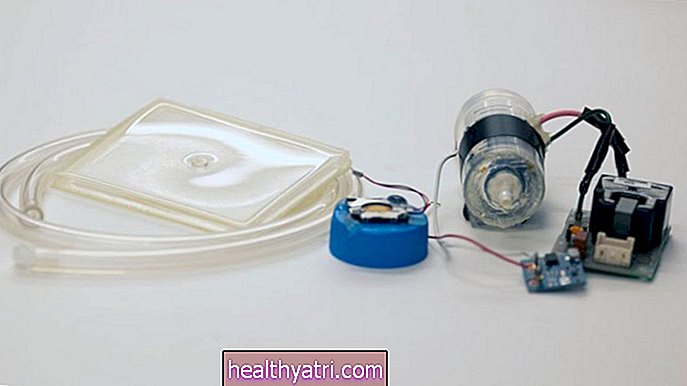
Van nội phế quản
Một phương pháp điều trị mới có thể giúp thay thế phẫu thuật phổi cho một số người bị COPD. Thủ tục này được gọi là van nội phế quản. Nó đã được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt.
Thủ tục này có thể được thực hiện thay cho phẫu thuật để loại bỏ mô phổi bị bệnh. Van có thể dễ dàng được lắp vào thông qua một thủ thuật xâm lấn tối thiểu, nhưng nó được thiết kế để sử dụng cùng với thuốc thở.
Quy trình này bao gồm một cuộc nội soi phế quản kéo dài 30-60 phút bằng cách sử dụng một ống hẹp có gắn camera, đưa vào miệng, khí quản, và cuối cùng là đến vùng phổi bị bệnh. Sau đó, một van mỏ vịt silicone một chiều được đặt để chặn các khu vực của phổi, nơi các phế nang đã bị xẹp (ngăn không khí đi vào các khu vực đó và bị mắc kẹt).
Kết quả là các bộ phận khỏe mạnh của phổi có thể hoạt động hiệu quả hơn và cơ hoành có thể mở rộng mà không bị áp lực từ không khí bị mắc kẹt. Điều này cho phép người bị khí phế thũng hít thở sâu hơn và giúp giảm bớt một số khó thở liên quan đến khí phế thũng.
Điều quan trọng cần lưu ý là van sẽ không chữa được khí phế thũng mà thay vào đó, đây là phương pháp điều trị giảm nhẹ (cải thiện các triệu chứng khó chịu), có thể hoạt động như một biện pháp thay thế cho phẫu thuật phổi. Tác dụng của phẫu thuật — giảm khó thở — được cho là ngay lập tức.
Thủ thuật van nội phế quản không dành cho tất cả mọi người, những ứng cử viên tốt cho thủ thuật này bao gồm:
- Những người có ít hoặc không có thông khí phụ trong vùng phổi (thùy) nơi van sẽ được đặt. Thông gió qua một bên là luồng không khí đi qua các đường thở bị bệnh / tắc nghẽn.
- Những người bị khí phế thũng cảm thấy khó thở, ngay cả khi đang dùng thuốc điều trị COPD hoặc khí phế thũng.
- Khác
Thuốc kết hợp / Thuốc hít
Một bước đột phá mới khác trong điều trị COPD là một loại thuốc được quảng cáo là hiệu quả hơn các loại thuốc hít thông thường, được gọi là thuốc hít kết hợp.
Thông thường, thuốc điều trị COPD bao gồm thuốc hít tác dụng ngắn và dài có tác dụng giúp mở đường thở giúp thở dễ dàng hơn; chúng hoạt động ở các tốc độ khác nhau, ví dụ bao gồm:
- Thuốc chủ vận beta-2 tác dụng kéo dài (LABA)
- Thuốc đối kháng muscarinic tác dụng kéo dài (LAMA)
- Thuốc chủ vận beta-2 tác dụng ngắn
- Thuốc giãn phế quản kháng cholinergic tác dụng ngắn
Thuốc kết hợp cho COPD có thể bao gồm thuốc giãn phế quản tác dụng kéo dài kết hợp với ống hít steroid; thuốc giãn phế quản mở đường thở trong khi thuốc hít steroid có tác dụng làm giảm tình trạng viêm ở phổi.
Lưu ý, loại steroid, được gọi là corticosteroid, được sử dụng để điều trị các bệnh phổi mãn tính không giống như steroid đồng hóa, được sử dụng bất hợp pháp bởi một số vận động viên thể hình. Corticosteroid không có các tác dụng phụ nguy hiểm như steroid đồng hóa, chẳng hạn như tổn thương gan hoặc vô sinh.
Dưới đây là danh sách các ống hít kết hợp:
Thuốc giãn phế quản kháng cholinergic tác dụng ngắn và thuốc giãn phế quản kháng cholinergic tác dụng ngắn bao gồm Combivent Respimat (ipratropium bromide / albuterol)
Thuốc chủ vận beta2 và corticosteroid tác dụng kéo dài bao gồm:
- Advair Diskus (fluticasone / salmeterol)
- Breo Ellipta (bột hít fluticasone furoate và vilanterol)
- Symbicort Turbuhaler (budesonide / formoterol fumarate dihydrate)
Thuốc chủ vận beta2 tác dụng kéo dài và thuốc giãn phế quản kháng cholinergic tác dụng kéo dài bao gồm:
- Anoro Ellipta (bột hít umeclidinium và vilanterol)
- Duaklir Genuair (aclidinium / formoterol fumarate)
- Inspiolto Respimat (tiotropium bromide monohydrate và olodaterol hydrochloride)
- Ultibro Breezhaler (glycopyrronium và indacaterol)
Thuốc chủ vận beta2 tác dụng kéo dài, thuốc kháng cholinergic tác dụng kéo dài và một corticosteroid bao gồm Trelegy Ellipta (fluticasone furoate, umeclidinium và vilanterol)
Một số loại thuốc kết hợp không bắt đầu có tác dụng ngay lập tức (chẳng hạn như những thuốc có corticosteroid), thay vào đó, có thể mất thời gian để mức độ thuốc tích tụ trong cơ thể và bắt đầu có hiệu quả trong việc giúp ngăn ngừa bùng phát COPD hoặc làm giảm mức độ nghiêm trọng của các triệu chứng trong khi bùng phát.
Để giảm nhanh các triệu chứng COPD, điều quan trọng vẫn là dùng loại thuốc giãn phế quản tác dụng nhanh do nhà cung cấp dịch vụ chăm sóc sức khỏe của bạn kê đơn, ngay cả khi một người đang dùng thuốc hít kết hợp.
Cải thiện kết quả trong COPD
Kết quả sức khỏe là những thay đổi về sức khỏe do kết quả của các biện pháp can thiệp. Trong COPD, một ví dụ về một kết quả được cải thiện là can thiệp (điều trị hoặc thuốc) nhằm ngăn ngừa tử vong sau một giai đoạn kịch phát nặng (bùng phát).
Theo một nghiên cứu năm 2018 được công bố trênTạp chí Hiệp hội Y khoa Hoa Kỳ(JAMA), “Nhu cầu cải thiện kết quả và kiểm soát chi phí chăm sóc sức khỏe ở những bệnh nhân mắc bệnh phổi tắc nghẽn mãn tính (COPD) chưa bao giờ lớn hơn thế”.
Can thiệp và Phục hồi chức năng Phổi
Chăm sóc chuyển tiếp là sự liên tục của việc chăm sóc từ cơ sở hoặc cơ sở chăm sóc sức khỏe này sang cơ sở chăm sóc sức khỏe khác (chẳng hạn như từ cơ sở chăm sóc bệnh nhân ngoại trú, đến khi nhập viện hoặc từ cơ sở bệnh viện sang cơ sở chăm sóc dài hạn (viện dưỡng lão).
Chăm sóc chuyển tiếp cũng được áp dụng cho môi trường tại nhà, sau khi một người được xuất viện khỏi cơ sở chăm sóc sức khỏe. Sự liên tục trong chăm sóc này bao gồm chăm sóc gia đình và lập kế hoạch xuất viện cho bệnh nhân và các thành viên gia đình sau khi nhập viện hoặc cơ sở chăm sóc sức khỏe khác.
Một chương trình giáo dục tự quản cho những người bị COPD giải quyết căn bệnh này đồng thời giáo dục mọi người các kỹ năng được sử dụng để kiểm soát bệnh. Những kỹ năng này có thể bao gồm kỹ năng đối phó với cảm xúc, kỹ thuật thở, tập luyện thể dục, giáo dục về cách thực hiện một chế độ ăn uống lành mạnh, v.v.
Nghiên cứu về kết quả
Thử nghiệm ngẫu nhiên có đối chứng là một nghiên cứu nhằm mục đích giảm sự thiên vị khi kiểm tra hiệu quả của một loại thuốc hoặc phương pháp điều trị mới bằng cách phân bổ đối tượng nghiên cứu ngẫu nhiên thành hai hoặc nhiều nhóm. Các nhóm sẽ nhận được thuốc / can thiệp hoặc giả dược, điều trị thay thế, hoặc không can thiệp.
Nhóm được điều trị thay thế hoặc không can thiệp được gọi là nhóm chứng. Hai nhóm sau đó được so sánh với nhau để đánh giá hiệu quả của can thiệp.
Trong một thử nghiệm ngẫu nhiên có đối chứng năm 2018, can thiệp bao gồm những người mắc COPD được tham gia các buổi giáo dục bệnh nhân, kế hoạch tự quản lý các đợt cấp (bùng phát) và can thiệp hàng tháng (cuộc gọi điện thoại) từ người quản lý trường hợp.
Những bệnh nhân này nhận được các biện pháp can thiệp nói trên có liên quan đến tỷ lệ nhập viện thấp hơn và ít phải đến phòng cấp cứu để điều trị COPD hơn. Nghiên cứu kéo dài 3 tháng cung cấp dịch vụ chăm sóc, hỗ trợ chuyển tiếp và tự quản lý bệnh mãn tính (dài hạn) so với những người được chăm sóc tiêu chuẩn với những người được can thiệp nói trên.
Những người được can thiệp được cho là đã “giảm đáng kể các sự kiện chăm sóc cấp tính liên quan đến COPD sau đó (nhập viện và khám tại khoa cấp cứu),” so với những người không được can thiệp.
Phục hồi chức năng phổi
Phục hồi chức năng phổi là một dịch vụ giáo dục và hỗ trợ bao gồm giáo dục về quá trình bệnh, cách kiểm soát các triệu chứng, cách tập thể dục để giảm khó thở, các nguyên tắc ăn uống lành mạnh và hơn thế nữa.
Các lớp học giáo dục được cung cấp trong một môi trường nhóm để cho phép những người bị COPD gặp gỡ và giao lưu với những người khác cũng bị COPD. Những người tham gia nhóm có thể cho và nhận hỗ trợ lẫn nhau, đồng thời tìm hiểu về cách những người bị COPD khác quản lý các triệu chứng và cảm xúc của họ.
Các kỹ năng học được trong các lớp học giúp những người bị COPD học cách kiểm soát bệnh tật và trở nên mạnh mẽ hơn bằng cách tăng mức độ thể chất, học các bài tập thở và cải thiện chế độ ăn uống của họ.
Tập thể dục phổi và cơ bắp bằng cách tập thể dục và thực hiện các bài tập thở có thể giúp người bị COPD có lối sống tích cực hơn. Điều này cho phép những người có thể không cảm thấy đủ mạnh mẽ để tham gia vào các hoạt động và tương tác với mọi người, để cải thiện chất lượng chung của cuộc sống của họ.
Phục hồi chức năng phổi đã được chứng minh là cải thiện kết quả vì nó có thể làm giảm nhu cầu nằm viện. Livebetter.org có một danh sách các trung tâm phục hồi chức năng phổi.
Tương lai
Tương lai của điều trị COPD có vẻ rất tươi sáng. Vì căn bệnh này là nguyên nhân gây tử vong hàng đầu trên toàn thế giới, nên đã có những bước tiến lớn liên quan đến việc tìm ra các phương thức điều trị sáng tạo, hiệu quả, chẳng hạn như liệu pháp tế bào gốc và các loại công nghệ tiên tiến khác. Trong tương lai, khoa học y tế có thể phát hiện ra rằng một phương thức điều trị mới như vậy điều trị, hiện đang được nghiên cứu, thậm chí có thể dẫn đến chữa khỏi bệnh COPD.
Liệu pháp tế bào gốc
Tế bào gốc là những tế bào thô sơ trong cơ thể - được hình thành trong tủy xương - tạo ra (tạo ra) mọi loại tế bào. Tế bào gốc có thể được sử dụng để tạo ra các tế bào phế nang mới trong tương lai.
Hiện có một số nghiên cứu lâm sàng lớn đang trong giai đoạn đánh giá cuối cùng. Mặc dù hiện tại, có một số phòng khám cung cấp dịch vụ cấy ghép tế bào gốc, liệu pháp điều trị COPD, một số chuyên gia khuyên những người bị COPD nên tránh xa chúng ngay từ bây giờ cho đến khi có kết quả cuối cùng từ các nghiên cứu.
Y học tái tạo
Trong phổi, có hai loại tế bào chính, bao gồm:
- Tế bào loại 1: Tham gia vào quá trình trao đổi oxy và carbon dioxide trong quá trình thở
- Tế bào loại 2: Tế bào tiết ra các chất được gọi là “chất hoạt động bề mặt”. Chất hoạt động bề mặt giúp bảo vệ các phế nang để ngăn chúng xẹp xuống; chất hoạt động bề mặt làm giảm khối lượng công việc liên quan đến hô hấp.
Những đột phá y học gần đây trong điều trị COPD đã vượt ra ngoài liệu pháp tế bào gốc. Trên thực tế, theo National Emphysema Foundation, các nhà nghiên cứu đang khám phá các lựa chọn để điều khiển các tế bào phổi, cho phép các tế bào phổi trưởng thành giúp phục hồi các mô phổi bị tổn thương.
Trong tự nhiên, mọi loài - kể cả con người - đều có khả năng tái sinh, đó là quá trình đổi mới, phục hồi và tăng trưởng, cho phép các tế bào hoặc sinh vật có khả năng phục hồi chống lại thiệt hại hoặc bệnh tật. Y học tái tạo là quá trình tái tạo các tế bào, mô hoặc cơ quan của con người để phục hồi chức năng bình thường.
Một nghiên cứu, được công bố trên tạp chíNature Communications,Theo tác giả nghiên cứu và bác sĩ tim mạch Rajan Jain, các tế bào mới đã được quan sát thấy phát triển trở lại các khu vực mới của phổi. “Nó như thể phổi biết rằng nó phải phát triển trở lại và có thể kêu gọi một số tế bào loại 1 hoạt động để hỗ trợ quá trình đó”.
Theo Tiến sĩ Jon Epstein, cũng thuộc Đại học Pennsylvania, “quan sát cho thấy hệ thống phổi có tính linh hoạt hơn nhiều so với những gì được tin tưởng trước đây”.
Thuốc tái tạo có thể ảnh hưởng đến COPD như thế nào
Nghiên cứu đột phá có thể chứng minh rằng mô phổi bị tổn thương có khả năng mọc lại theo yêu cầu. Trong các nghiên cứu liệu pháp tế bào gốc tiêu chuẩn, các tế bào gốc được các nhà nghiên cứu phát triển trong phòng thí nghiệm, sau đó các tế bào gốc được điều khiển để phát triển hoặc “chuyên biệt hóa” thành các loại tế bào cụ thể, chẳng hạn như tế bào phổi. Các tế bào chuyên biệt sau đó được cấy vào người.
Tuy nhiên, y học tái tạo liên quan đến một cách buộc các tế bào phổi trưởng thành, bị hư hỏng trở lại thành tế bào gốc, tự chuyên hóa. Hiện tại, liệu pháp tế bào gốc tập trung vào việc cố gắng chuyên biệt hóa các tế bào gốc, nhưng điều đó sẽ không đúng với trường hợp tái tạo thuốc men.
Điều này có khả năng rất quan trọng trong việc thay đổi cách điều trị COPD, tạo ra các lựa chọn điều trị mới và hiệu quả cho những người bị COPD.