Phẫu thuật tuyến cận giáp, được gọi là “phẫu thuật cắt tuyến cận giáp” trên lâm sàng, là một thủ thuật thường được sử dụng nhất để điều trị chứng cường cận giáp nguyên phát (pHPT), trong đó tuyến cận giáp sản xuất quá nhiều hormone tuyến cận giáp (PTH).
Cơ thể con người có bốn tuyến cận giáp nhỏ, hình bướm, nằm ở cổ. Chúng điều chỉnh lượng canxi trong máu. Khi một hoặc nhiều trong số này hoạt động quá mức hoặc bị ảnh hưởng bởi ung thư tuyến cận giáp (PC), các mức này sẽ tăng cao, một tình trạng được gọi là tăng calci huyết.
Hình ảnh Shidlovski / Getty
Thường ảnh hưởng nhất đến phụ nữ sau mãn kinh, mặc dù mọi người ở mọi lứa tuổi và giới tính đều có thể mắc bệnh này, pHPT có thể dẫn đến một loạt các triệu chứng, bao gồm giảm cân nhanh chóng, nhịp tim không đều và run, trong số những triệu chứng khác.
Ngày nay, phẫu thuật tuyến cận giáp chủ yếu được tiến hành như một thủ thuật xâm lấn tối thiểu, nhắm mục tiêu, thay vì phẫu thuật mở. Với mục tiêu loại bỏ tuyến hoặc các tuyến có vấn đề, nó có tỷ lệ thành công 95% trong việc giải quyết bệnh cường cận giáp và là một lựa chọn điều trị cho một số trường hợp ung thư tuyến cận giáp.
Nếu phẫu thuật này đã được chỉ định cho tình trạng của bạn, việc hiểu rõ nó hoạt động như thế nào cũng như việc chuẩn bị và phục hồi như thế nào là hoàn toàn quan trọng. Bạn càng biết nhiều về phẫu thuật tuyến cận giáp, bạn sẽ càng có lợi.
Phẫu thuật tuyến cận giáp là gì?
Phẫu thuật tuyến cận giáp thường là một cuộc phẫu thuật theo lịch trình, được chỉ định khi pHPT hoặc các vấn đề tuyến cận giáp khác được chẩn đoán. Nó được thực hiện như một thủ tục cởi mở hơn được gọi là thăm dò hai bên hoặc như một phẫu thuật tuyến cận giáp xâm lấn tối thiểu (MIP) được gọi là phẫu thuật cắt tuyến cận giáp chỉ đạo.
Mục đích là để loại bỏ các tuyến hoặc tuyến bị ảnh hưởng, sưng và viêm. Vì 85% đến 90% bệnh nhân chỉ có một tuyến như vậy nên MIP đã trở thành cách tiếp cận phổ biến nhất.
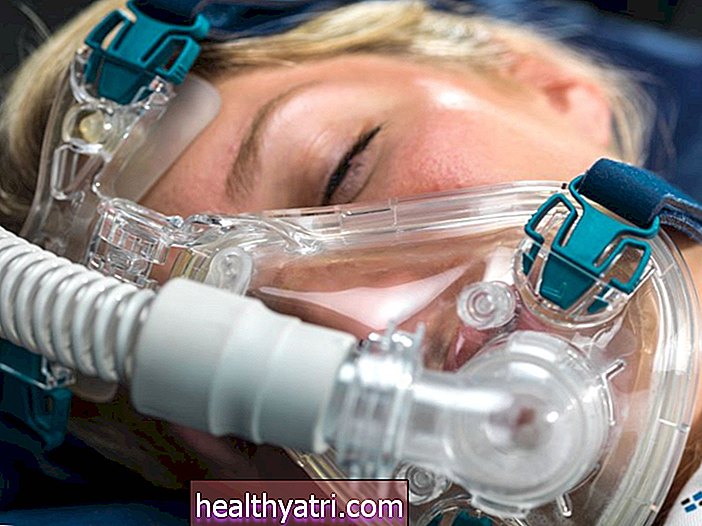
Được thực hiện trong khi bạn đang được gây mê toàn thân và đi ngủ hoặc sử dụng thuốc gây tê cục bộ, MIP dựa vào các vết mổ nhỏ hơn và các công cụ chuyên dụng để giảm tác động của phẫu thuật này. Các bác sĩ phẫu thuật cũng có thể sử dụng các kỹ thuật nội soi, có hướng dẫn bằng hình ảnh hoặc có sự hỗ trợ của robot để thực hiện công việc này.
Các kỹ thuật ít xâm lấn này giúp giảm đáng kể thời gian phục hồi chức năng và giảm nguy cơ biến chứng. Tùy thuộc vào phạm vi của quy trình, bạn có thể về nhà ngay trong ngày, mặc dù một số bệnh nhân phải nằm viện một đêm.
Chống chỉ định
Như với bất kỳ cuộc phẫu thuật nào, có thể có những bệnh nhân không phải là ứng cử viên tốt cho thủ thuật. Các yếu tố có thể chống chỉ định phẫu thuật tuyến cận giáp xâm lấn tối thiểu bao gồm:
- Một số trường hợp ung thư tuyến cận giáp có thể được điều trị tốt hơn bằng các phẫu thuật hoặc phương pháp điều trị khác, mặc dù phương pháp thăm dò hai bên, cởi mở hơn cũng có thể được xem xét. MIP thường sẽ không được sử dụng trong những trường hợp này.
- Cường cận giáp di truyền, trong đó cường cận giáp có tính chất di truyền cũng có thể không giải quyết được bằng phẫu thuật tuyến cận giáp.
- Bệnh đa tuyến, trong đó nhiều tuyến cận giáp có u tuyến hoặc bị sưng, được điều trị tốt nhất bằng kỹ thuật thăm dò hai bên truyền thống.
Ngoài ra, một số điều kiện được coi là chống chỉ định tương đối, có nghĩa là bác sĩ sẽ phải đánh giá liệu phẫu thuật có phù hợp hay không do có thêm rủi ro. Bao gồm các:
- Tiền sử phẫu thuật cổ
- Tích cực dùng thuốc làm loãng máu
- Bệnh thận mãn tính
- Tổn thương dây thần kinh thanh quản tái phát trước đó
- Béo phì do bệnh lý: Chỉ số khối cơ thể (BMI) lớn hơn 40
Các yếu tố khác cũng có thể đóng một vai trò trong quyết định tiến hành phẫu thuật này và cuối cùng, bác sĩ cần quyết định xem liệu phẫu thuật có an toàn và hiệu quả cho bạn hay không.
Rủi ro tiềm ẩn
Mặc dù thành công cao, phẫu thuật có một số rủi ro:
- Chấn thương dây thần kinh thanh quản tái phát: Nếu dây thần kinh thanh quản tái phát, điều chỉnh dây thanh âm, bị thương trong quá trình phẫu thuật, có thể dẫn đến khàn giọng tạm thời hoặc vĩnh viễn. Cái trước trong số này xảy ra trong 5% trường hợp và cái sau là khoảng 1%.
- Canxi trong máu thấp: Trong một số trường hợp, việc cắt bỏ tuyến cận giáp dẫn đến lượng canxi trong máu không đủ. Uống bổ sung vitamin D và canxi giúp khắc phục vấn đề này.
- Chảy máu: Rất hiếm - 1 trong 300 trường hợp - chảy máu quá nhiều do thủ thuật, kéo dài thời gian nằm viện.
- Nhiễm trùng: Vết mổ bị nhiễm trùng dẫn đến sưng, nóng và bọng nước xung quanh vết mổ cũng như sốt cao.
- Khó thở: Một biến chứng hiếm gặp khác là khó thở sau phẫu thuật, sẽ tự khỏi theo thời gian trong hầu hết các trường hợp.
Mục đích của phẫu thuật tuyến cận giáp
Phẫu thuật tuyến cận giáp thường được sử dụng như một phương pháp điều trị cho chứng cường cận giáp nguyên phát. Tình trạng này thường phát sinh do sự phát triển của các khối u lành tính được gọi là u tuyến trên các tuyến, khiến chúng bị sưng và to ra.
Mặc dù có thể quản lý y tế đối với pHPT, nhưng quy trình này được coi là cách tiếp cận hiệu quả và tiết kiệm chi phí nhất đối với tình trạng này. Tuy nhiên, không phải mọi trường hợp pHPT đều đảm bảo điều đó và phẫu thuật này cũng có thể được xem xét trong trường hợp ung thư tuyến cận giáp.
Các chỉ định cụ thể cho phẫu thuật tuyến cận giáp bao gồm:
- Cường cận giáp có triệu chứng: Cho đến nay, lý do phổ biến nhất mà phẫu thuật được áp dụng là trong các trường hợp cường cận giáp dẫn đến các triệu chứng đáng kể, chẳng hạn như nhịp tim không đều, co cứng cơ, mất nước và các triệu chứng khác.
- Tuổi: Nếu cường cận giáp được phát hiện ở bất kỳ ai dưới 50 tuổi — dù có triệu chứng hay không — thì phẫu thuật sẽ được khuyến nghị.
- Cường cận giáp không có triệu chứng với tăng canxi: Trong trường hợp không có triệu chứng, phẫu thuật sẽ được xem xét khi mức canxi trong máu cao hơn 1 miligam (mg) mỗi decilit (dL) trên mức khỏe mạnh. Về lâu dài, điều này có thể rất suy nhược.
- Cường cận giáp và loãng xương: Bệnh nhân loãng xương (thoái hóa xương) và / hoặc gãy đốt sống có liên quan đến tình trạng này, cùng với cường cận giáp, cũng là những ứng cử viên tốt.
- Cường cận giáp và các vấn đề về thận (thận): Bác sĩ phẫu thuật sẽ chỉ định phẫu thuật nếu tình trạng này xuất hiện cùng với sỏi thận hoặc các rối loạn khác.
- Ung thư tuyến cận giáp (ung thư biểu mô tuyến cận giáp): Phẫu thuật cũng có thể được chỉ định trong một số trường hợp ung thư tuyến cận giáp, mặc dù điều này thường chỉ được thực hiện bằng kỹ thuật thăm dò mở hai bên.
Cường cận giáp và các tình trạng khác của tuyến cận giáp tương đối phức tạp để chẩn đoán và đây thường là một quá trình gồm nhiều giai đoạn. Một số loại thử nghiệm có thể được sử dụng:
- Kiểm tra và đánh giá thể chất: Bước đầu tiên trong bất kỳ chẩn đoán nào là khám sức khỏe và tư vấn, trong đó bệnh sử trước đó, đơn thuốc hiện tại và tiêu chuẩn sức khỏe được thảo luận và đánh giá.
- Xét nghiệm máu và hormone: Điều cần thiết để chẩn đoán sẽ là đánh giá nồng độ canxi và vitamin D trong máu. Ngoài ra, các mẫu sẽ được kiểm tra sự hiện diện của các vấn đề khác, chẳng hạn như các vấn đề về thận, cũng như mức độ tổng thể của PTH.
- Siêu âm: Loại hình ảnh này, còn được gọi là siêu âm, dựa vào việc sử dụng sóng âm tần số rất cao để tạo ra hình ảnh của tuyến cận giáp và tuyến giáp.
- Điện tâm đồ (ECG): Ở bệnh nhân 40 tuổi trở lên, việc đánh giá hoạt động điện của tim không xâm lấn này cũng sẽ được áp dụng. Điều này phát hiện nhịp tim loạn nhịp có thể đi kèm với cường tuyến cận giáp.
- CT Scan: Phương pháp này sử dụng sự kết hợp giữa tia X và máy tính để tạo ra hình ảnh của các cơ quan, xương và các mô khác của bạn. Nó cho thấy nhiều chi tiết hơn so với một bức X-quang thông thường.
- Chọc hút bằng kim nhỏ: Phương pháp này bao gồm việc sử dụng một cây kim mỏng để tiếp cận tuyến cận giáp và loại bỏ một mẫu nhỏ. Điều này sau đó được kiểm tra sự hiện diện của các tế bào ung thư.
- Nội soi thanh quản bằng sợi quang: Kiểm tra chức năng của dây thanh âm này được thực hiện bằng cách sử dụng một ống nội soi, là một ống có thể thu vào với một camera ở cuối. Điều này cho phép đánh giá gần bằng video về các tuyến hoặc các tuyến bị ảnh hưởng.
- Chụp cắt lớp vi tính (CT): Một phương pháp hình ảnh khác thường được sử dụng là chụp CT, sử dụng nhiều tia X từ nhiều góc độ để hiển thị mô hình máy tính 3-D của tuyến cận giáp của bạn.
- Quét Sestamibi: Phương pháp chụp ảnh hạt nhân này sử dụng các nguyên tố phóng xạ để tạo ra hình ảnh chi tiết cao của tuyến cận giáp. Điều này liên quan đến việc tiêm một chất phóng xạ an toàn vào máu, có thể được thu nhận bằng máy ảnh chuyên dụng.
Cách chuẩn bị
Có lẽ khía cạnh quan trọng nhất của việc chuẩn bị cho phẫu thuật tuyến cận giáp là giáo dục bệnh nhân. Nếu nó được chỉ định cho bạn, bạn cần phải hiểu về cách thức hoạt động, cách chuẩn bị và những gì bạn có thể làm để đảm bảo một kết quả tốt.
Bạn sẽ được tư vấn rất nhiều trong các cuộc hẹn trước khi làm thủ tục, vì vậy hãy chú ý. Đừng ngần ngại hỏi bác sĩ phẫu thuật nội tiết bất kỳ câu hỏi nào bạn có và cho họ biết nếu có bất kỳ thay đổi nào trong tình trạng sức khỏe của bạn.
Vị trí
Phẫu thuật tuyến cận giáp diễn ra trong phòng mổ (HOẶC) của bệnh viện. Bạn có thể mong đợi điều gì ở đó về mặt thiết lập? Dưới đây là tóm tắt nhanh về những gì bạn sẽ tìm thấy:
- Bàn mổ: Bạn sẽ được đặt trên một bàn mổ có thể điều chỉnh được cho phép các bác sĩ phẫu thuật thực hiện công việc.
- Đèn: Ánh sáng rất sáng là yếu tố quyết định sự thành công của ca phẫu thuật, vì vậy sẽ có một số loại đèn được bố trí.
- Màn hình: Vì phẫu thuật này được thực hiện dưới gây mê toàn thân, bạn sẽ được kết nối với các máy đo hoạt động của tim, mức độ oxy trong máu, nhịp thở và các biện pháp khác khi bạn đang ngủ.
- Thiết bị gây mê: Trong suốt quy trình, bạn sẽ được gắn vào tĩnh mạch một máy cung cấp liều lượng chính xác của các loại thuốc ngăn chặn cơn đau và / hoặc đưa bạn vào giấc ngủ.
- Dụng cụ phẫu thuật: Sẽ có các khay đựng dụng cụ phẫu thuật như dao mổ, kéo phẫu thuật và những vật dụng cần thiết khác để thực hiện phẫu thuật.
- Mặt nạ và thiết bị thở: Để đảm bảo bạn nhận đủ oxy trong khi gây mê, bạn sẽ thở với sự hỗ trợ của mặt nạ phòng độc.
- Chẩn đoán hình ảnh: Trong nhiều trường hợp, kỹ thuật hình ảnh sẽ được sử dụng trong quá trình phẫu thuật để giúp định hướng công việc. Quét sestamibi có thể được sử dụng để giúp bác sĩ phẫu thuật xác định vị trí chính xác của tuyến cận giáp có vấn đề.
- Nội soi: Một số phương pháp tiếp cận MIP liên quan đến việc sử dụng máy ảnh phẫu thuật có thể điều chỉnh này, truyền video thời gian thực của vùng bị ảnh hưởng đến màn hình.
- Hỗ trợ rô bốt: Một đổi mới gần đây hơn trong MIP là sử dụng hỗ trợ rô bốt. Sử dụng hình ảnh thời gian thực, bác sĩ phẫu thuật nội tiết điều khiển các cánh tay robot để thực hiện phẫu thuật một cách cẩn thận.
Những gì để mặc
Khi phải quyết định mặc gì vào ngày phẫu thuật, hãy nghĩ đến sự thoải mái và thiết thực. Các bác sĩ khuyên bạn nên nhấn mạnh những điều sau khi nói đến tủ quần áo:
- Chọn quần áo vừa vặn và nhấn mạnh sự thoải mái. Đảm bảo áo sơ mi hoặc áo lót không quá chật.
- Bỏ qua mỹ phẩm và những thứ bổ sung như trang điểm, sơn móng tay, kem dưỡng da hoặc kem dưỡng.
- Không sử dụng chất khử mùi, nước hoa hoặc bất kỳ loại mùi hương nào.
- Không nên sử dụng keo xịt tóc, kẹp tóc hoặc dây buộc tóc vào ngày phẫu thuật.
- Để đồ trang sức ở nhà, bao gồm hoa tai, nhẫn cưới và đồng hồ.
Đồ ăn thức uống
Đối với phẫu thuật tuyến cận giáp, bản thân nó, không có hạn chế về chế độ ăn uống trong thời gian trước khi phẫu thuật. Tuy nhiên, nếu gây mê toàn thân sẽ được sử dụng, có một số hướng dẫn cho ngày trước khi phẫu thuật:
- Không ăn hoặc uống sau nửa đêm vào đêm trước khi phẫu thuật.
- Hạn chế uống rượu ít nhất 24 giờ trước cuộc hẹn của bạn.
- Nhấm nháp nước với thuốc, nếu cần, nhưng cố gắng không uống bất cứ thứ gì sau nửa đêm.
Thuốc men
Để giúp chuẩn bị cho cơ thể của bạn cho cuộc phẫu thuật tuyến cận giáp, đội ngũ y tế có thể khuyên bạn bổ sung canxi, nhằm mục đích tiêu thụ 1.000 đến 1.200 mg khoáng chất này mỗi ngày.
Nói chung, sẽ có một số hạn chế đối với những loại thuốc kê đơn và không kê đơn cũng như các chất bổ sung dinh dưỡng hoặc thảo dược mà bạn có thể dùng trước khi phẫu thuật tuyến cận giáp.Tuy nhiên, do xu hướng làm tăng chảy máu, liều lượng của một số loại thuốc có thể cần được sửa đổi, trong khi những loại thuốc khác có thể phải tránh hoàn toàn. Dưới đây là bảng phân tích nhanh:
- Thuốc huyết áp: Những loại thuốc này bao gồm Lotensin (benazepril), Prinivil hoặc Zestril (lisinopril) và hydrochlorothiazide (HCTZ), trong số những loại khác. Những thứ này không nên được thực hiện vào ngày phẫu thuật.
- Thuốc làm loãng máu: Liều lượng của thuốc làm loãng máu cũng cần được điều chỉnh. Chúng bao gồm Coumadin (warfarin), nên ngừng 5 ngày trước khi phẫu thuật và heparin, nên ngừng 12 giờ trước khi làm thủ thuật. Thuốc chống kết tập tiểu cầu, chẳng hạn như Plavix (clopidogrel), trong số những thuốc khác, cũng có thể cần phải điều chỉnh liều lượng.
- Aspirin: Loại thuốc giảm đau và chống viêm phổ biến này, được bán dưới nhiều nhãn hiệu khác nhau, chẳng hạn như Ecotrin, cũng có xu hướng làm loãng máu. Các bác sĩ khuyên chỉ đạo loại bỏ thuốc này ít nhất bảy ngày trước khi phẫu thuật.
- Thuốc chống viêm không steroid (NSAID): Nhóm thuốc này bao gồm Advil hoặc Motrin (ibuprofen), Aleve hoặc Midol (naproxen) và Celebrex (celecoxib), trong số những thuốc khác. Những điều này nên được dừng lại bảy ngày trước khi phẫu thuật.
- Thuốc điều trị bệnh tiểu đường: Không nên uống thuốc điều trị tiểu đường như Glucophage (metformin), glyburide (Glynase) và những loại khác, không nên uống vào buổi sáng ngày phẫu thuật. Ngoài ra, liều lượng insulin cũng có thể cần được điều chỉnh.
- Các loại thuốc được kê đơn khác: Viagra (sildenafil), Premarin và chất ức chế monoamine oxidase (MAOIs), chẳng hạn như Marplan (isocarboxazid), Nardil (phenelzine), Emsam (selegiline), và những thuốc khác nên ngừng 24 giờ trước khi phẫu thuật.
- Thảo dược bổ sung: Nhiều loại thảo mộc, chẳng hạn như St. John’s wort, ma hoàng, chất bổ sung bạch quả và axit béo omega 3, trong số những loại khác, cũng có thể gây chảy máu quá mức, cũng như vitamin E hoặc vitamin tổng hợp có chứa nó. Việc sử dụng cần dừng lại ít nhất một tuần trước khi phẫu thuật.
Cho bác sĩ của bạn biết bạn đang dùng gì
Đảm bảo rằng bạn có thể cung cấp cho bác sĩ của mình một bản kế toán đầy đủ về tất cả các loại thuốc kê đơn và không kê đơn, cũng như bất kỳ loại thảo mộc hoặc chất bổ sung nào bạn đang dùng. Chỉ sửa đổi liều lượng theo khuyến nghị và không cố gắng thực hiện bất kỳ điều chỉnh nào của riêng bạn.
Mang theo cai gi
Cho dù bạn có phải ở lại bệnh viện sau khi phẫu thuật tuyến cận giáp hay không, điều quan trọng là phải suy nghĩ về những thứ cần mang theo. Dưới đây là một số điều cần thiết về danh sách đóng gói:
- Thông tin bảo hiểm / ID luôn tốt để mang theo, mặc dù hãy đảm bảo rằng bạn để những vật có giá trị với người thân hoặc ở nhà.
- Danh sách các loại thuốc bạn hiện đang dùng, cả thuốc kê đơn và thuốc không kê đơn.
- Thông tin về dị ứng cũng rất quan trọng cần phải có; bạn có thể muốn ghi lại bằng văn bản về điều này.
- Thông tin ủy quyền sức khỏe chỉ định một cách hợp pháp một thành viên gia đình hoặc người thân yêu làm người bênh vực cho bạn với quyền ra quyết định, trong khi bạn đang phẫu thuật và mất khả năng vận động.
- Có thể cần kính hoặc hộp đựng kính áp tròng vì bạn có thể phải điều chỉnh thị lực trước khi phẫu thuật.
- Trường hợp cho máy trợ thính cũng có thể cần thiết, vì đôi khi chúng cần được lấy ra trước khi phẫu thuật.
- Răng giả nên được đeo đến bệnh viện; tuy nhiên, hãy mang theo một hộp đựng, vì bạn có thể cần phải lấy những thứ này ra trước khi phẫu thuật.
- Máy CPAP / BiPAP được sử dụng để giúp thở cũng nên được đưa đến bệnh viện.
- Áo choàng và dép đi trong nhà cũng có thể hữu ích để tạo sự thoải mái nếu bạn cần qua đêm trong bệnh viện; nó có thể là một ý kiến hay nếu bạn muốn về nhà cùng ngày.
- Đồ vệ sinh cá nhân, chẳng hạn như kem đánh răng, bàn chải đánh răng, xà phòng và những thứ cơ bản khác cũng có thể cần thiết nếu bạn ở lại qua đêm.
- Sách / đồ điện tử để giải trí cũng có thể tốt nếu bạn muốn hồi phục trong bệnh viện qua đêm.
- Cây gậy của bạn, nếu bạn sử dụng, nên đi cùng vào ngày phẫu thuật.
- Một chuyến xe về nhà là cần thiết vì bệnh nhân sau phẫu thuật không thể lái xe; sắp xếp với những người thân yêu hoặc yêu cầu bệnh viện giúp sắp xếp phương tiện đi lại.
Thay đổi lối sống trước khi tham gia
Vì phẫu thuật tuyến cận giáp được dung nạp tốt nên không cần thay đổi quá nhiều lối sống trước khi phẫu thuật. Thực hiện những điều sau đây sẽ giúp giảm nguy cơ biến chứng:
- Bỏ hút thuốc: Hút thuốc lá, vaping hoặc sử dụng các sản phẩm nicotine khác có thể ảnh hưởng nghiêm trọng đến quá trình hồi phục. Bạn nên hạn chế ít nhất 24 giờ trước cuộc hẹn.
- Uống rượu: Bạn sẽ được yêu cầu hạn chế uống rượu trong 24 giờ trước khi phẫu thuật.
- Giảm cân: Bệnh nhân béo phì (với chỉ số BMI trên 40) có nguy cơ bị biến chứng cao hơn. Do đó, bạn có thể được khuyên nên thay đổi chế độ ăn uống và lối sống để kiểm soát cân nặng trước khi phẫu thuật.
Điều gì sẽ xảy ra vào ngày phẫu thuật
Rất nhiều điều cần phải xảy ra ngay lập tức trước, trong và sau khi phẫu thuật tuyến cận giáp. Đội ngũ y tế cần đảm bảo rằng cơ thể của bạn đã sẵn sàng cho quy trình, quá trình phẫu thuật diễn ra thành công và quá trình hồi phục ban đầu của bạn đang diễn ra suôn sẻ.
Tất cả đã nói, bản thân quy trình này mất khoảng một đến ba giờ - tùy thuộc vào phạm vi công việc - mặc dù có một lượng lớn đánh giá trước phẫu thuật cũng như phục hồi sau phẫu thuật tại bệnh viện.
Như đã lưu ý, phương pháp MIP cho phẫu thuật này đã giảm đáng kể thời gian hồi phục, và nhiều bệnh nhân sẽ có thể về nhà ngay trong ngày thực hiện thủ thuật.
Trước khi phẫu thuật
Bất kể bạn đang thăm dò MIP hay hai bên, một bảng xét nghiệm sẽ cần thiết vào ngày phẫu thuật trước khi công việc bắt đầu một cách nghiêm túc. Đánh giá ban đầu này, diễn ra trong phòng kiểm tra trước khi phẫu thuật, bao gồm:
- Đánh giá thể chất: Đánh giá cuối cùng về bệnh sử và đo các dấu hiệu quan trọng, chẳng hạn như nhịp tim, nhiệt độ cơ thể và huyết áp (trong số những người khác), sẽ được tiến hành. Đây sẽ là đánh giá cuối cùng về sự sẵn sàng phẫu thuật của bạn.
- Xét nghiệm máu: Hoàn toàn quan trọng đối với cả quá trình chuẩn bị cho quy trình này và bản thân quy trình, sẽ là xét nghiệm máu. Điều này cho phép các bác sĩ nắm được mức canxi và vitamin D, cũng như mức PTH.
- Hình ảnh: Chụp X-quang, siêu âm cổ tử cung, quét sestamibi hoặc các phương pháp khác thường được sử dụng vào ngày phẫu thuật như một phương tiện cuối cùng để xác định vị trí của tuyến cận giáp hoặc các tuyến có vấn đề.
- Tham khảo ý kiến của bác sĩ gây mê: Trong khi việc hội chẩn với bác sĩ gây mê để xác định hình thức và liều lượng thuốc mê thích hợp cho bạn thường xảy ra một tuần hoặc lâu hơn trước khi phẫu thuật, nó cũng có thể xảy ra ngay trong ngày. Trước khi bạn được đưa đến OR (hoặc ngay sau khi bạn đến), bạn sẽ gặp bác sĩ gây mê của mình và được đánh giá.
Khi bạn đã sẵn sàng, bạn sẽ được đưa vào phòng phẫu thuật.
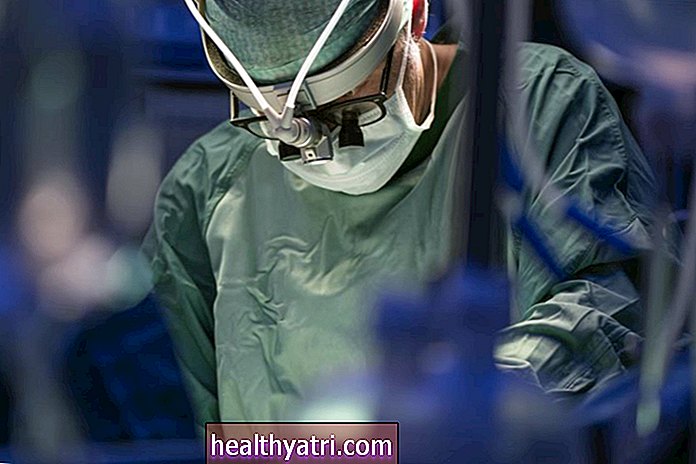
Trong quá trình phẫu thuật
Trong khi phương pháp thăm dò hai bên xâm lấn hơn mang lại hiệu quả cao, kỹ thuật MIP đã trở nên được ưa chuộng hơn do yêu cầu vết mổ nhỏ hơn. Trong khi một số bác sĩ phẫu thuật tăng cường phương pháp tiếp cận của họ bằng siêu âm, hình ảnh nội soi hoặc sự hỗ trợ của robot, mục đích luôn giống nhau: xác định vị trí các tuyến cận giáp bị sưng hoặc viêm và loại bỏ chúng.
Kỹ thuật MIP điển hình diễn ra như sau:
Dàn dựng
Khi bạn được đưa đến HOẶC, bạn sẽ được đưa lên bàn mổ và được gây mê cục bộ hoặc toàn thân. Bạn cũng sẽ được tiêm thuốc chặn dây thần kinh cổ tử cung, loại thuốc này ngăn chặn hoàn toàn thông báo đau khi phẫu thuật được thực hiện.
Sau khi nhóm phẫu thuật chắc chắn rằng bạn sẽ được theo dõi đúng cách và bạn có thể thở an toàn, họ sẽ đánh dấu các khu vực vết mổ để lên kế hoạch cho công việc của họ.
Xét nghiệm PTH trong mổ (IOPTH)
Một khía cạnh tiêu chuẩn của phẫu thuật tuyến cận giáp sẽ là đo nồng độ PTH trong máu, vì đây sẽ là dấu hiệu thành công hay thất bại của cuộc phẫu thuật.
Lấy từ các mẫu máu, xét nghiệm IOPTH được thực hiện ngay trước khi quy trình bắt đầu (làm cơ sở), tại thời điểm nguồn cung cấp máu cho tuyến bị ảnh hưởng bị cắt (trước khi tuyến bị cắt bỏ), năm phút sau khi tuyến bị ảnh hưởng (hoặc tuyến) đã được loại bỏ, và sau đó lại tiếp tục vào 10 và 20 phút sau đó.
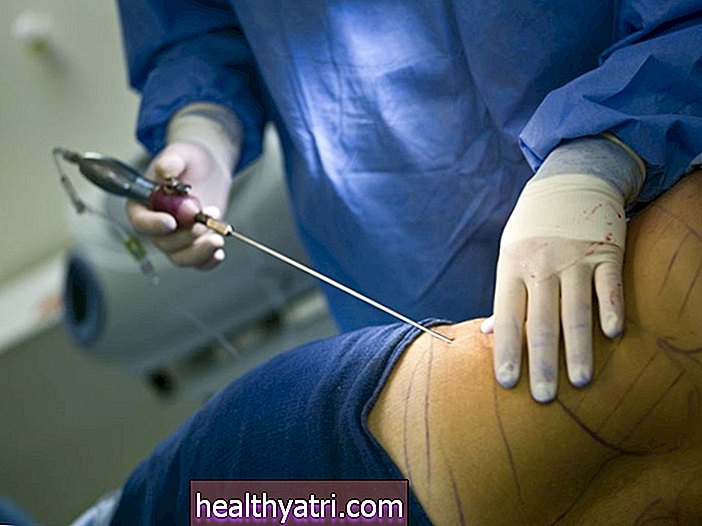
Vết rạch
Khi bạn đã ổn định, bác sĩ sẽ cẩn thận rạch một đường nhỏ khoảng 2-4 inch ở giữa cổ của bạn; cái này có thể là dọc hoặc ngang. Điều này cho phép các bác sĩ phẫu thuật tiếp cận khu vực bị ảnh hưởng và xác định vị trí trực quan của tuyến hoặc các tuyến bị ảnh hưởng.
Ngắt nguồn cung cấp máu
Để ngăn ngừa chảy máu quá mức và các vấn đề khác, nguồn cung cấp máu cho tuyến cận giáp cần được kẹp và buộc lại.
Khai thác tuyến cận giáp
Khi đã ngừng lưu thông, bác sĩ phẫu thuật sẽ sử dụng kéo hoặc dao phẫu thuật để loại bỏ một cách cẩn thận tuyến cận giáp (hoặc các tuyến) bị sưng và viêm. Trong một số trường hợp, bác sĩ phẫu thuật có thể chỉ loại bỏ u tuyến nếu có.
Kết thúc
Sau khi tuyến bị ảnh hưởng được cắt bỏ — và IOPTH cho thấy mức canxi trong máu giảm tương ứng — bác sĩ phẫu thuật của bạn sẽ có thể đóng lại mọi vết mổ và hoàn thành công việc.
Hãy nhớ rằng, trong trường hợp nhiều tuyến bị viêm và sưng - hoặc nếu có chỉ định ung thư - thì thăm dò hai bên có thể là cách tiếp cận duy nhất. Điều này tương tự như MIP, ngoại trừ một vết rạch lớn hơn được sử dụng và tất cả bốn tuyến được kiểm tra (thay vì chỉ một tuyến có vấn đề).
Và ai là người thực hiện công việc này? Dưới đây là bảng phân tích nhanh về nhóm phẫu thuật của bạn:
- Bác sĩ phẫu thuật: Phẫu thuật tuyến cận giáp được thực hiện dưới sự chỉ đạo của bác sĩ phẫu thuật nội tiết, một chuyên gia điều trị các vấn đề về các tuyến trong cơ thể. Loại bác sĩ này được đào tạo rất nhiều; ngoài trường y, họ sẽ thực hiện cả nội trú trong phẫu thuật và chương trình nghiên cứu sinh về phẫu thuật nội tiết.
- Bác sĩ gây mê: Chịu trách nhiệm đảm bảo lượng thuốc gây mê được sử dụng trong phẫu thuật, đồng thời theo dõi phản ứng của bệnh nhân với thuốc gây mê, bác sĩ gây mê là thành viên quan trọng của nhóm phẫu thuật. Đây là bác sĩ bạn sẽ gặp trước khi phẫu thuật để thảo luận về nhu cầu kiểm soát cơn đau của bạn trong quá trình phẫu thuật.
- Bác sĩ gây mê y tá đã đăng ký được chứng nhận (CRNA): Hỗ trợ bác sĩ gây mê là CRNA, một y tá đã đăng ký được đào tạo đặc biệt về gây mê. Những chuyên gia này chủ yếu sẽ tham gia vào việc theo dõi hoạt động sức khỏe của bạn, trong khi bạn đang được gây mê toàn thân hoặc cục bộ.
- Y tá phòng mổ: Các y tá đã đăng ký chuyên ngành phẫu thuật cũng sẽ có mặt, hỗ trợ quan trọng cho bác sĩ phẫu thuật nội tiết. Các chuyên gia y tế này phải được chứng nhận để làm việc trong các lĩnh vực phẫu thuật phụ cụ thể.
- Công nghệ phẫu thuật: Chịu trách nhiệm chính trong việc đảm bảo thiết lập HOẶC phù hợp và dễ dàng truy cập vào các công cụ phẫu thuật cần thiết, công nghệ phẫu thuật được chứng nhận bởi Hội đồng hỗ trợ phẫu thuật quốc gia (NBSA). Một phần của công việc liên quan đến việc có thể nhanh chóng xác định và bàn giao các dụng cụ phẫu thuật khi bác sĩ cần.
- Người dân / sinh viên y khoa: Trong các bệnh viện giảng dạy, bạn cũng có thể gặp các sinh viên y khoa và / hoặc người dân, những người vừa hoàn thành trường y và đang làm việc lần đầu tiên với tư cách là một bác sĩ.
- Trợ lý bác sĩ: Loại chuyên gia này có thể hành nghề y miễn là họ được bác sĩ giám sát. Họ có thể được gọi đến để hỗ trợ phẫu thuật hoặc chỉ đạo khâu và / hoặc khâu vết mổ.
Sau khi phẫu thuật
Sau khi phẫu thuật, nếu bạn đã được gây mê toàn thân, bạn sẽ thức dậy trong phòng hồi sức hoặc đơn vị phục hồi sau gây mê đặc biệt (PACU). Tại thời điểm này, nhiệm vụ chính là đảm bảo rằng ca phẫu thuật diễn ra tốt đẹp và không có biến chứng hoặc vấn đề phát sinh ngay lập tức.
Như đã đề cập, tùy thuộc vào tình trạng của bạn, bạn có thể về nhà cùng ngày làm thủ tục. Phục hồi tại bệnh viện trông như thế nào đối với phẫu thuật tuyến cận giáp? Đây là những gì sẽ xảy ra:
- Đánh giá sẽ được thực hiện để đảm bảo tim, phổi và cơ thể của bạn đang hồi phục tốt sau thủ thuật và gây mê. Ngoài ra, xét nghiệm máu hoặc các xét nghiệm khác có thể được thực hiện để đo nồng độ canxi và PTH để đánh giá mức độ thành công chung của quy trình.
- Bạn sẽ tìm hiểu về cách quản lý cơn đau từ một thành viên của nhóm y tế. Nếu bạn đang ở trong bệnh viện để theo dõi, bạn có thể nhận được thuốc giảm đau dạng lỏng. Để chống lại cơn đau họng thường xảy ra theo quy trình này, bạn cũng có thể được sử dụng viên ngậm hoặc thuốc xịt. Bạn cũng sẽ được tư vấn về bất kỳ loại thuốc giảm đau nào được kê đơn, cũng như những gì khác bạn có thể làm để đối phó với sự khó chịu.
- Giáo dục về sự phục hồi cũng xảy ra trước khi bạn về nhà. Tại đây, đội ngũ y tế sẽ giải thích những gì bạn có thể làm để chăm sóc vết mổ của mình, những triệu chứng bạn nên đề phòng, cũng như các khía cạnh khác sẽ chứng minh điều cần thiết khi bạn khỏe hơn tại nhà.
- Không phải lúc nào cũng cần ở lại qua đêm; tuy nhiên, đặc biệt là những người đã cắt bỏ nhiều tuyến cận giáp có thể cần phục hồi tại bệnh viện qua đêm. Trong những trường hợp này, bạn có thể được kết nối với IV truyền chất lỏng, tạm thời được đưa vào chế độ ăn lỏng và sẽ được theo dõi chặt chẽ. IV thường được thực hiện vào sáng hôm sau.
Khi bác sĩ của bạn chắc chắn rằng tình trạng của bạn ổn định, bạn có thể hoạt động với sự hỗ trợ tối thiểu và đã thực hiện các thu xếp cần thiết để phục hồi thành công, bạn có thể tự do ra đi.
Hồi phục
Với tính chất thường là xâm lấn tối thiểu của phẫu thuật tuyến cận giáp, việc phục hồi tương đối nhanh chóng và dễ dàng hơn đáng kể so với các thủ thuật rộng rãi hơn. Tất cả đã nói, sự phục hồi hoàn toàn dự kiến sẽ diễn ra sau một đến hai tuần.
Sau hai đến bốn tuần, bạn sẽ cần một cuộc hẹn tái khám. Tại cuộc hẹn này, công việc của bác sĩ sẽ là đảm bảo rằng không có nhiễm trùng và cuộc phẫu thuật đã giải quyết thành công vấn đề.
Tiến trình khôi phục trông như thế nào? Đây là tóm tắt:
- Tắm: Tránh tắm vòi sen hoặc tắm trong 24 đến 48 giờ sau khi phẫu thuật; điều này ngăn không cho băng và băng trên cổ của bạn bị ướt. Sau đó, đợi ít nhất một tuần trước khi tắm.
- Ăn uống: Trừ khi bạn phải nằm viện qua đêm, bạn có thể ăn uống bình thường ngay từ tối hoặc đêm của ngày phẫu thuật. Một số có thể muốn bắt đầu với thức ăn mềm hơn, dễ nuốt hơn.
- Lái xe: Không lái xe trong thời gian bạn đang dùng thuốc giảm đau được kê đơn, vì điều này có thể làm giảm khả năng phối hợp và thời gian phản ứng. Các trường hợp cá nhân khác nhau, nhưng ba đến bốn ngày thường trôi qua trước khi bạn có thể quay lại tay lái.
- Nâng vật nặng: Thông thường, bạn nên tránh nâng các vật nặng hơn 10 pound — cũng như tập thể dục vất vả hơn — trong ít nhất một tuần.
- Làm việc: Hầu hết bệnh nhân dự kiến sẽ nghỉ việc từ một đến hai tuần; tuy nhiên, bạn có thể quay lại sớm hơn nếu cảm thấy phù hợp. Nếu công việc của bạn liên quan đến việc khuân vác nặng hoặc căng thẳng quá mức, tốt nhất bạn nên đợi một đến hai tuần.
Đang lành lại
Một trong những khía cạnh quan trọng nhất của quá trình hồi phục là đảm bảo rằng vết mổ hoặc vết mổ của bạn đang lành lại bình thường. Khi về nhà, vết phẫu thuật sẽ được khâu lại và băng một lớp keo phẫu thuật bảo vệ. Lớp keo này sẽ chuyển sang màu vàng và bắt đầu bong tróc sau 7 đến 10 ngày và tại thời điểm này, bạn có thể kéo nó ra hoặc đợi cho đến khi nó tự bong ra.
Khi vết mổ lành lại, không có gì lạ khi bạn thấy xung quanh chúng bị bầm tím và sưng tấy quanh vùng khi bạn đứng hoặc ngồi. Đáng chú ý, vết sẹo cuối cùng có thể dày lên và cứng lại, có thể gây khó nuốt tạm thời; Điều này thường giải quyết sau hai đến ba tháng sau khi phẫu thuật.
Điều quan trọng đối với một kết quả thành công là đảm bảo rằng vết mổ (hoặc các vết mổ) của bạn đang lành lại và không bị nhiễm trùng. Dưới đây là tổng quan nhanh về những gì bạn có thể làm để thúc đẩy chăm sóc vết mổ:
- Theo dõi chảy máu: Chảy máu quá mức là rất hiếm sau bốn giờ đầu tiên sau phẫu thuật. Điều đó có nghĩa là, hãy tìm kiếm sự chăm sóc khẩn cấp nếu bạn thấy máu trên băng của mình, đặc biệt là trong hai ngày đầu tiên sau khi làm thủ thuật, đặc biệt nếu nó đi kèm với những thay đổi trong giọng nói của bạn, sưng cổ hoặc khó thở.
- Vệ sinh: Hầu hết sẽ được khuyên ngừng tắm trong ít nhất 24 giờ sau khi phẫu thuật. Sau đó, bạn có thể tắm trong thời gian dài, miễn là bạn không ngâm rửa hoàn toàn vết rạch và không chà xát chúng. Sau khi tắm, sử dụng máy sấy tóc đặt ở chế độ mát để làm khô vùng da. Tốt nhất bạn nên đợi cho đến khi vết mổ lành hẳn trước khi tắm toàn bộ.
- Mặc kem chống nắng: Khi vết mổ hoặc vết mổ của bạn đang lành, hãy nhớ mang kem chống nắng nếu bạn định ra ngoài nắng. Điều này sẽ ngăn ngừa tác hại của ánh nắng mặt trời và giúp giảm thiểu sự đổi màu.
- Theo dõi tình trạng nhiễm trùng: Nếu bạn đang bị sốt cao, sưng tấy quá mức, cảm giác ngứa ran hoặc bỏng rát hoặc thấy dịch tiết ra, thì rất có thể vết mổ của bạn đã bị nhiễm trùng. Trong những trường hợp này, hãy cho bác sĩ của bạn biết và / hoặc tìm kiếm sự chăm sóc khẩn cấp.
Chăm sóc dài hạn
Mặc dù phục hồi sau phẫu thuật tuyến cận giáp tương đối nhanh, nhưng việc duy trì kết quả tích cực của thủ thuật phải là một nỗ lực suốt đời. Điều này có nghĩa là quan tâm đến sức khỏe của bạn, và trong một số trường hợp hiếm hoi, quan tâm đến các tác dụng phụ kéo dài của phương pháp điều trị này. Bạn cần lưu ý điều gì về lâu dài? Dưới đây là một vài lời khuyên:
Bổ sung canxi
Trong khoảng thời gian từ 24 đến 48 giờ sau khi phẫu thuật, bệnh nhân có thể bị hạ canxi máu, một tình trạng mà nồng độ canxi trong máu quá thấp, dẫn đến chuột rút cơ, cảm giác ngứa ran và các triệu chứng khác. Trong khoảng 5% trường hợp, tình trạng này trở nên vĩnh viễn và bạn sẽ cần phải uống bổ sung canxi theo chỉ định.
Quản lý mức vitamin D
Sau khi phẫu thuật, lượng vitamin D không đủ cũng có thể dẫn đến hạ calci huyết, điều thường được dùng trước khi điều trị. Điều đó nói lên rằng, việc xử trí trước khi phẫu thuật này đôi khi cũng có thể gây ra các vấn đề, dẫn đến sỏi thận và tăng calci huyết.
Trong một số trường hợp, có thể hữu ích khi làm việc với bác sĩ tuyến cận giáp hoặc chuyên gia dinh dưỡng để tìm ra các chiến lược để đảm bảo mức độ lành mạnh của vitamin này.
Các cuộc phẫu thuật có thể xảy ra trong tương lai
Nếu phẫu thuật tuyến cận giáp không giải quyết được pHPT hoặc các tình trạng khác, thì các thủ tục khác có thể được yêu cầu.Trong những trường hợp nâng cao, các thủ tục bổ sung cũng có thể cần thiết để đảm bảo rằng có ít nhất một tuyến cận giáp đang hoạt động trong cơ thể. Những cuộc phẫu thuật nào có thể theo sau cuộc phẫu thuật này? Có một số:
Sửa đổi phẫu thuật tuyến cận giáp
Trong trường hợp pHPT tái phát hoặc vẫn tồn tại mặc dù đã phẫu thuật ban đầu, một tuyến cận giáp còn lại đã bị sưng và viêm.
Điều này có thể xảy ra nếu bác sĩ phẫu thuật không nhận ra rằng các tuyến khác bị ảnh hưởng, không loại bỏ đủ các mô có vấn đề trong phương pháp điều trị ban đầu hoặc có các biến chứng không mong muốn khác. Phẫu thuật chỉnh sửa nhằm vào các tuyến còn lại, có vấn đề hoặc các tuyến.
Tự động cấy ghép
Nếu tất cả các tuyến cận giáp bị cắt bỏ, một người sẽ cần phải giữ mức canxi vĩnh viễn. Như vậy, nếu do mức độ nghiêm trọng của ca bệnh hoặc đã từng phẫu thuật tuyến cận giáp trước đó mà bệnh nhân có nguy cơ mất hết các tuyến này, các bác sĩ sẽ cấy ghép một số mô sang một bộ phận khác của cơ thể.
Thông thường, cẳng tay là vị trí ưa thích, hoặc trên cơ ức đòn chũm. Sau 4 đến 6 tuần, tuyến cận giáp được cấy ghép sẽ hoạt động trở lại.
Bảo quản lạnh
Một thủ thuật khác thường gặp trong các trường hợp pHPT nghiêm trọng dẫn đến nguy cơ mất tất cả các tuyến cận giáp, bác sĩ phẫu thuật có thể lấy một mẫu thịt nhỏ và lưu trữ. Nếu cần thiết, bác sĩ phẫu thuật sau đó có thể làm tan băng và cấy mô này theo cách cấy ghép tự động.
Một lời từ rất tốt
Trong lịch sử và thực tế ngày nay, phẫu thuật tuyến cận giáp đã thành công đáng kể trong việc giúp mọi người kiểm soát những khó khăn của pHPT và tăng calci huyết. Mặc dù ý nghĩ về việc trải qua phương pháp điều trị này - hoặc bất kỳ loại phẫu thuật nào - có thể khiến bạn nản lòng, nhưng những lợi ích là không thể phủ nhận.
Ngoài những cải thiện về sức khỏe thể chất, các nghiên cứu đã chỉ ra rằng có tới 70% bệnh nhân sau phẫu thuật được cải thiện đáng kể về chất lượng cuộc sống. Không chỉ vậy, các bệnh nhân cho biết họ cảm thấy cải thiện đáng kể trong vòng vài tuần hoặc thậm chí vài ngày kể từ ngày này. thủ tục.
Như đã từng xảy ra với rất nhiều người, phẫu thuật tuyến cận giáp có thể là chìa khóa mở ra cánh cửa dẫn đến những ngày khỏe mạnh và hạnh phúc hơn.







.jpg)












.jpg)

