Các phân nhóm bệnh bạch cầu cấp dòng tủy (hoặc dòng tủy) (AML) đang được hiểu rõ hơn, với nhiều hướng nghiên cứu mới đang được khám phá. AML rất khác nhau ở mỗi người và tiên lượng thường xấu. Điều này làm cho nghiên cứu có thể giúp cải thiện tỷ lệ sống sót trở nên quan trọng.
Những tiến bộ mới trong vài năm qua đang cải thiện chẩn đoán, phương pháp điều trị và tỷ lệ sống sót, tất cả đều mang lại triển vọng hy vọng hơn.
AML là một bệnh ung thư máu và tủy xương (phần xốp bên trong của xương, nơi tạo ra các tế bào máu). Nó "cấp tính" vì nó tiến triển nhanh chóng. "Myeloid" có nghĩa là nó liên quan đến các tế bào dòng tủy, phát triển thành các loại tế bào máu khác nhau (ví dụ: tế bào hồng cầu và bạch cầu, tiểu cầu).
Hình ảnh Albina Gavrilovic / Getty
Các triệu chứng của AML bao gồm:
- Sốt
- Đau xương
- Thờ ơ và mệt mỏi
- Nhiễm trùng thường xuyên
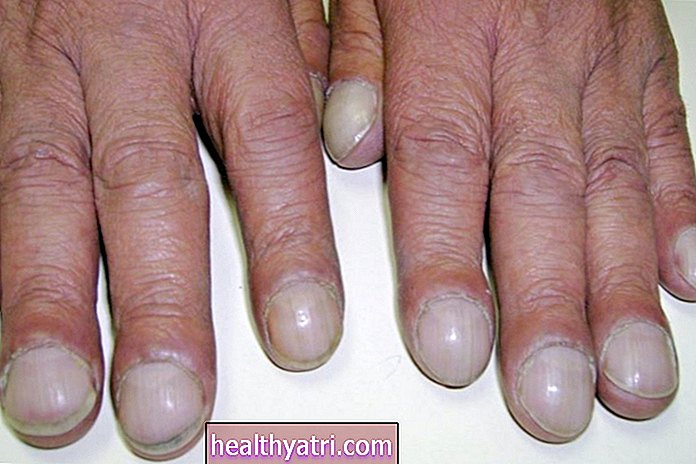
- Dễ bầm tím
- Chảy máu bất thường
Loại phụ so với giai đoạn
Khi hầu hết các bệnh ung thư được chẩn đoán, chúng là "giai đoạn". Giai đoạn cho bạn biết mức độ tiến triển của ung thư, xác định tiên lượng của bạn và có thể hướng dẫn các quyết định điều trị.
AML không được dàn dựng. Thay vào đó, triển vọng và cách điều trị của bạn phụ thuộc vào kiểu phụ của bạn, được xác định bằng các xét nghiệm trong phòng thí nghiệm.
Hầu hết các loại phụ AML được xác định một phần bằng cách các tế bào ung thư phát triển và bất thường nhìn dưới kính hiển vi khi bệnh được chẩn đoán lần đầu. Ngoài ra, phân loại AML hiện đang được tăng cường bởi những khám phá mới về những thay đổi di truyền hoặc đột biến có liên quan.
Hai hệ thống phân loại AML hiện đang được sử dụng:
- Phân loại Pháp-Mỹ-Anh (FAB)
- Phân loại của Tổ chức Y tế Thế giới (WHO)
Việc phân loại sâu hơn theo các kiểu phụ di truyền phức tạp đang phát triển, nhờ vào một nghiên cứu đột phá được công bố vào năm 2016.
Tại sao loại phụ lại quan trọng
Biết được cấu tạo di truyền của bệnh bạch cầu có thể giúp bác sĩ dự đoán liệu các phương pháp điều trị hiện tại có hiệu quả hay không. Điều này đã thực hiện xét nghiệm di truyền rộng rãi hơn tại thời điểm chẩn đoán thường quy.
Hiểu biết về các loại phụ cũng có thể giúp các nhà nghiên cứu thiết kế các thử nghiệm lâm sàng mới để phát triển các phương pháp điều trị tốt nhất cho từng loại AML.
Phân loại các kiểu phụ AML
Hệ thống phân loại FAB đã có từ những năm 1970, nhưng quá trình phân loại phụ đã thay đổi một vài lần trong những năm gần đây. Hệ thống phân loại của WHO đã trở thành tiêu chuẩn vào năm 2008, phân nhóm những người dựa trên những thay đổi di truyền làm cơ sở cho bệnh ung thư của họ (được gọi là "đột biến điều khiển").
Sau đó, vào năm 2016, nghiên cứu quan trọng được đưa ra trongTạp chí Y học New England (NEJM)điều đó đã đưa việc nhập phụ đi xa hơn nữa.
Nghiên cứu này đã chứng minh rằng phân loại phân tử của WHO không hoạt động tốt đối với gần một nửa số trường hợp AML — 48% người tham gia nghiên cứu không thể được phân loại dựa trên các nhóm phân tử của WHO, mặc dù 96% trong số họ có đột biến điều khiển.
Các nhà điều tra hiện đã bắt đầu đánh giá lại phân loại bộ gen của AML ngay từ đầu, dựa trên:
- Việc phát hiện ra nhiều gen bệnh bạch cầu mới
- Việc phát hiện ra nhiều đột biến trình điều khiển trên mỗi bệnh nhân
- Các dạng đột biến phức tạp
Phân loại AML của FAB
Hơn 40 năm trước, một nhóm các chuyên gia về bệnh bạch cầu Pháp, Mỹ và Anh đã chia AML thành các phân nhóm M0 đến M7 dựa trên loại tế bào mà bệnh bạch cầu phát triển và mức độ trưởng thành của các tế bào.
- Từ M0 đến M5 đều bắt đầu ở dạng tế bào bạch cầu chưa trưởng thành.
- M6 bắt đầu ở dạng hồng cầu rất non nớt.
- M7 bắt đầu ở dạng tế bào chưa trưởng thành tạo ra tiểu cầu.
Phân loại AML của WHO
Hệ thống phân loại FAB vẫn thường được sử dụng để nhóm AML thành các loại phụ; tuy nhiên, kiến thức đã nâng cao về các yếu tố ảnh hưởng đến tiên lượng và triển vọng của các loại AML khác nhau.
Một số tiến bộ này đã được phản ánh trong hệ thống của Tổ chức Y tế Thế giới (WHO) năm 2008, chia AML thành một số nhóm:
- AML với những thay đổi liên quan đến myelodysplasia
- AML liên quan đến hóa trị hoặc xạ trị trước đó
- Sarcoma dòng tủy (còn được gọi là sarcoma bạch cầu hạt hoặc chloroma)
- Tăng sinh tủy liên quan đến hội chứng Down
- AML với chuyển đoạn và đảo đoạn nhiễm sắc thể
- AML không được chỉ định khác
- Bệnh bạch cầu cấp tính không biệt hóa và hai bán cầu
Nhóm 5, 6 và 7 được chia nhỏ hơn nữa.
AML với chuyển vị và đảo đoạn nhiễm sắc thể
Trong chuyển đoạn nhiễm sắc thể, một phần vật chất di truyền bị đứt ra khỏi vị trí ban đầu và tự gắn lại vào một nhiễm sắc thể khác. Trong các trường hợp nghịch đảo, một đoạn sẽ xuất hiện, lộn ngược và gắn lại với nhiễm sắc thể ban đầu của nó.
Ít nhất bảy loại AML bao gồm chuyển vị, đảo ngược hoặc các bất thường di truyền tương tự.
AML không được chỉ định nếu không
Các trường hợp AML không thuộc một trong các nhóm trên được phân loại tương tự như hệ thống FAB.
Bệnh bạch cầu cấp tính không biệt hóa và hai kiểu
Đây là những bệnh bạch cầu có cả đặc điểm tế bào lympho và dòng tủy. Đôi khi chúng được gọi là:
- Bệnh bạch cầu lymphocytic cấp tính (TẤT CẢ) với các dấu hiệu dòng tủy
- AML với các dấu hiệu bạch huyết
- Bệnh bạch cầu cấp tính hỗn hợp
Các phân loại mới: Nghiên cứu NEJM
Nghiên cứu năm 2016 đã thúc đẩy thay đổi gần đây bao gồm 1.540 người mắc AML. Các nhà nghiên cứu đã phân tích 111 gen được biết là nguyên nhân gây ra bệnh bạch cầu, với mục tiêu xác định "chủ đề di truyền" đằng sau sự phát triển của căn bệnh này.
Họ phát hiện ra rằng những người tham gia có thể được chia thành ít nhất 11 nhóm chính, mỗi nhóm có các nhóm thay đổi gen khác nhau, và có các đặc điểm và tính năng bệnh tật khác nhau.
Theo nghiên cứu, hầu hết mọi người đều có sự kết hợp độc đáo của những thay đổi di truyền dẫn đến bệnh bạch cầu của họ, điều này có thể giúp giải thích tại sao tỷ lệ sống sót của AML rất khác nhau. Do đó, các nhà nghiên cứu đã làm việc để phát triển một hệ thống phân loại AML mới bằng cách sử dụng thông tin mới nổi này.
Họ kết luận rằng có ba phân nhóm tồn tại mà không được tính đến trong hệ thống phân loại của WHO. Họ đã gọi:
- Nhiễm sắc thể-spliceosome
- TP53-thể dị bội
- IDH2R172
Sử dụng hệ thống đề xuất để phân loại 1.540 người tham gia nghiên cứu:
- 1.236 người bị đột biến trình điều khiển, mỗi người có thể được xếp vào một nhóm phụ duy nhất
- 56 bệnh nhân đáp ứng tiêu chuẩn cho hai hoặc nhiều phân nhóm
- 166 người bị đột biến trình điều khiển vẫn chưa được phân loại
Các tác giả khuyến nghị rằng, trong ngắn hạn, năm loại di truyền cụ thể (được gọi là TP53, SRSF2, ASXL1, DNMT3A và IDH2) nên được đưa vào các hướng dẫn tiên lượng vì chúng phổ biến và ảnh hưởng mạnh đến kết quả.
Tiên lượng so với Chẩn đoán
Các nhà nghiên cứu NEJM đã kêu gọi hai hệ thống phân loại riêng biệt:
- Một để sử dụng trong việc chẩn đoán mọi người
- Một để dự đoán kết quả (tiên lượng)
Họ nói rằng hệ thống chẩn đoán nên dựa trên các đặc tính cố định trong khi hệ thống tiên lượng nên thay đổi thường xuyên dựa trên các phương pháp điều trị có sẵn.
Nghiên cứu mới hơn
Phần lớn dựa trên nghiên cứu NEJM, các nhà nghiên cứu khác đã điều tra các cấu hình di truyền nhất định của AML. Theo các nghiên cứu được công bố vào năm 2020, một số nhà nghiên cứu đã xác định:
- Các phương pháp chẩn đoán ban đầu mới tiềm năng cho một số loại phụ nhất định
- Những cách mới tiềm năng để xác định những người có khả năng kháng thuốc
- Các phương pháp điều trị kết hợp mới tiềm năng cho các trường hợp kháng thuốc
Một nghiên cứu đã xác định một loại thuốc mới mà các nhà nghiên cứu nói là có hiệu quả chống lại các dạng phụ AML kháng thuốc và một khi nó được sử dụng, "sẽ có tác động lâm sàng ngay lập tức."
Chẩn đoán các kiểu phụ AML
Các bác sĩ có rất nhiều công cụ để chẩn đoán AML và xác định loại bệnh phụ của bạn. Chẩn đoán bắt đầu bằng khám sức khỏe. Trong quá trình kiểm tra của bạn, họ sẽ tìm kiếm các dấu hiệu như:
- Bầm tím trên diện rộng
- Sự chảy máu
- Sự nhiễm trùng
- Bất thường ở mắt, miệng, gan, lá lách hoặc các hạch bạch huyết của bạn
Để xác nhận chẩn đoán nghi ngờ AML, họ có thể yêu cầu bất kỳ sự kết hợp nào của các xét nghiệm sau:
- Công thức máu toàn bộ (CBC)
- Chọc hút tủy xương
- Sinh thiết tủy xương
- Thủng thắt lưng
- Các xét nghiệm hình ảnh (ví dụ: X-quang, CT scan, MRI)
- Di truyền tế bào
Di truyền tế bào và kiểm tra phân tử đặc biệt quan trọng để xác định loại phụ của bạn. Nó liên quan đến việc kiểm tra vật chất di truyền của tế bào của bạn dưới kính hiển vi để tìm kiếm các bất thường di truyền, chẳng hạn như chuyển vị và đảo ngược.
Chẩn đoán bệnh bạch cầuLoại phụ và điều trị AML
Nhiều loại thuốc AML mới đã được Cục Quản lý Thực phẩm và Dược phẩm phê duyệt trong vài năm qua; tuy nhiên, tất cả những thứ đó đều đang trong quá trình phát triển tốt trước khi nghiên cứu năm 2016 được công bố.
Bây giờ, phần lớn dựa trên nghiên cứu đó, nhiều phương pháp điều trị tiềm năng hiện đang được nghiên cứu cho AML dựa trên các loại phụ di truyền cụ thể.
Một số loại thuốc điều tra nhắm vào một số đột biến di truyền nhất định đã bắt đầu quá trình nghiên cứu và các nhà nghiên cứu cũng đang xem xét các loại thuốc hóa trị mới, kết hợp thuốc và kháng thể cũng như các loại thuốc được gọi là chất ức chế kinase.
Một số loại thuốc này đã được bán trên thị trường cho các bệnh lý khác, trong khi những loại thuốc khác đang cho kết quả đầy hứa hẹn trong các cuộc thử nghiệm. Ví dụ:
- Phương pháp điều trị tiềm năng cho đột biến AML được gọi là TET2 có thể bao gồm các loại thuốc được gọi là chất ức chế PARP hoặc HMA kết hợp với vitamin C.
- Một nhóm các enzym được gọi là KATs có thể giúp điều trị AML với các đột biến trong gen được gọi là EP300 và CBP.
- Thuốc được gọi là chất kích hoạt p300 đang được nghiên cứu trong các mô hình động vật của AML.
Một số kiểu phụ di truyền AML khác đang được kiểm tra để các nhà nghiên cứu có thể tìm ra loại thuốc nào có thể nhắm vào họ.
Các lựa chọn điều trị cho bệnh bạch cầuMột lời từ rất tốt
Bệnh bạch cầu cấp dòng tủy luôn là một chẩn đoán khó khăn với triển vọng kém.
Tuy nhiên, với những loại thuốc mới đang được phát triển, và những khám phá mới liên tục về các phân nhóm di truyền, tiên lượng bệnh đang được cải thiện và có khả năng sẽ tiếp tục như vậy.
.jpg)

















.jpg)